Pólipo glandular endometrial: causas de formación, tratamiento, complicaciones
El contenido del artículo:
-
¿Qué es un pólipo endometrial?
- Membranas uterinas
- ¿Cómo se forma la acumulación?
- Tipos de pólipos
- Características del pólipo glandular.
-
Las razones del desarrollo de la patología.
- Forma funcional
- Forma basal
- Síntomas
-
Diagnóstico
- Métodos de investigación de laboratorio
- Métodos de investigación instrumental
-
Terapia
Tratamiento del pólipo glandular endometrial después de la extirpación
- Complicaciones
- Vídeo
El pólipo glandular del endometrio es uno de los tipos de patología más comunes, junto con la forma glandular-fibrosa. Este tipo de neoplasia es típico de las mujeres en edad reproductiva y, en promedio, representa del 30 al 40% de todos los casos.
¡Atención! Foto de contenido impactante.
Haga clic en el enlace para ver.
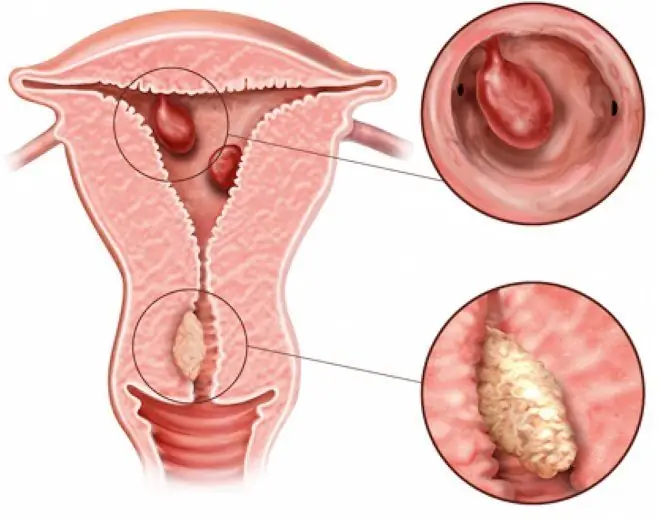
El pólipo endometrial es una patología común en mujeres del período reproductivo y climatérico y es un tipo de hiperplasia endometrial quística o atípica glandular. Tiene la apariencia de una formación en torre (crecimiento) y puede consistir en células adenomatosas (glandulares) y células de tejido conectivo.
Clínicamente, una neoplasia puede pasar desapercibida durante mucho tiempo, sin provocar ningún síntoma. Esto representa un gran peligro, ya que hay casos de malignidad: la degeneración de un pólipo benigno en una forma maligna.
¿Qué es un pólipo endometrial?
Membranas uterinas
El endometrio es uno de los tres revestimientos del útero. La membrana externa se llama perimetría (o membrana serosa). La membrana media y más grande del útero, el miometrio, está formada por células de músculo liso (miocitos).

El revestimiento del útero consta de tres capas.
La capa interna es el endometrio. Está representado por dos capas de células: basal y funcional. Las células de la capa basal tienen una pequeña cantidad de receptores para sustancias hormonales, por lo que prácticamente no están sujetas a influencias hormonales. La capa basal es la base de la capa funcional superpuesta.
La capa más superficial es funcional, cuyas células son sumamente sensibles a cualquier cambio hormonal en el cuerpo de una mujer. Se rechaza junto con la sangre menstrual durante la menstruación y, una vez finalizada, se restaura por completo utilizando la capa basal.
¿Cómo se forma la acumulación?
El pólipo se forma solo a partir de la membrana mucosa del útero, el endometrio, como resultado de procesos hiperplásicos. Debido al crecimiento intensivo del endometrio, crece en altura, formando una neoplasia nodular, que consta de una pierna y un cuerpo.
A medida que avanza el crecimiento, los vasos comienzan a crecer, proporcionando suministro de sangre. Así, su tamaño puede llegar desde unos pocos milímetros hasta 5-6 centímetros o más.
Tipos de pólipos
Dado que el endometrio contiene varios tipos de células, se forma una neoplasia con predominio de una de ellas. Asignar pólipos:
- adenomatoso (glandular): crecimiento con predominio de células glandulares;
- fibroso: la formación está formada por las células del tejido conectivo;
- fibroso glandular: la composición incluye igualmente tanto células de tejido conectivo como células glandulares.
Características del pólipo glandular
El pólipo glandular del endometrio está más representado por células glandulares, en menor medida por células estromales.
Según la capa a partir de la cual se formó, existen dos tipos:
| Tipo de pólipo | Descripción |
| Basal (verdadero) | Está formado por la capa endometrial del mismo nombre. A diferencia del segundo tipo, es prácticamente inmune a las hormonas sexuales y no cambia su estructura. |
| Funcional (pseudopólipo) | Se forma a partir de la capa funcional más superficial, que debe ser rechazada durante la menstruación. Sin embargo, si el área del endometrio no separado por alguna razón permanece, se forma un crecimiento en él. |
Un crecimiento funcional es muy sensible a cualquier cambio hormonal, por lo que su forma y estructura pueden cambiar junto con un endometrio saludable durante todo el ciclo menstrual.
Por tipo histológico, los pseudopólipos se dividen en los siguientes tipos:
- proliferativo;
- hiperplásico
- secretor.
Las neoplasias glandulares son extremadamente raras y se consideran las más peligrosas, ya que son propensas a la transformación maligna, especialmente en mujeres posmenopáusicas, en el contexto de trastornos neuroendocrinos y metabólicos.
La cantidad de pólipos en el útero también puede indicar indirectamente el riesgo de transformación. Por lo tanto, las neoplasias únicas rara vez son malignas (1-2%), múltiples, más a menudo (20%), malignas difusas (familiares) muy a menudo (80-100%).
Las razones del desarrollo de la patología
Las razones de la formación de un pólipo funcional y basal son algo diferentes.

El desarrollo de un pólipo endometrial funcional y basal tiene diferentes motivos.
Forma funcional
Dado que la capa funcional es más susceptible a los cambios hormonales, las formaciones del tipo funcional aumentan en el contexto de los trastornos hormonales, es decir, con hiperestrogenismo.
Las condiciones dishormonales pueden ser causadas por:
- estrés frecuente;
- obesidad, hipertensión;
- diabetes mellitus, enfermedad de la tiroides y otras patologías neuroendocrinas;
- hiperestrogenismo, que ha surgido en el contexto de una terapia inadecuada con medicamentos que contienen estrógenos;
- lesiones e inflamación de la mucosa uterina (endometritis);
- algunas otras enfermedades ginecológicas.
Forma basal
La capa basal prácticamente no está sujeta a influencias hormonales, por lo tanto, los estados dishormonales no juegan un papel clave en el desarrollo de un pólipo endometrial basal.
Una causa común de aparición es el trauma en esta capa y algunas otras patologías:
- aborto;
- legrado diagnóstico fraccionado;
- presencia a largo plazo del dispositivo intrauterino en la cavidad uterina, su instalación incorrecta;
- biopsia de las paredes internas del útero sin esterilización de instrumentación de alta calidad, su conducta inexacta;
- enfermedades del sistema inmunológico: alergias, patologías autoinmunes, especialmente que involucran la pared vascular, estados de inmunodeficiencia;
- procesos inflamatorios en el útero causados por infecciones de transmisión sexual y algunos otros patógenos;
- anamnesis obstétrica complicada (abortos espontáneos, interrupción del embarazo, parto complicado).
Síntomas
El inicio de la formación de neoplasias casi siempre pasa desapercibido, ya que durante este período una mujer no observa ningún síntoma y los métodos de investigación por ultrasonido no pueden visualizarlo.

Uno de los síntomas de la patología es el dolor tirando en la parte inferior del abdomen.
Al alcanzar cierto tamaño, un pólipo puede provocar los siguientes síntomas:
- dolor intenso antes y durante la menstruación;
- la aparición de secreción sanguinolenta mucho antes del inicio de la menstruación (sangrado intermenstrual). Una mujer puede detectar manchas en su ropa interior en cualquiera de los días del ciclo menstrual: al principio, a la mitad o justo antes de la menstruación misma;
- menstruación retrasada seguida de abundante flujo menstrual;
- tirando de dolor en la parte inferior del abdomen;
- dispareunia (dolor durante el coito);
- manchado después del coito, ejercicio, estrés;
- falta de un ciclo menstrual regular.
En mujeres menopáusicas, se puede observar secreción sanguinolenta del tracto genital. A esta edad, este es un signo formidable, que a menudo indica procesos oncológicos en la esfera ginecológica.
Diagnóstico
Si aparece al menos uno de los síntomas, debe comunicarse de inmediato con su ginecólogo. Según las quejas, la anamnesis, los resultados de un examen ginecológico bimanual y un examen en espejos, el médico podrá sospechar esta patología.
Métodos de investigación de laboratorio
Para hacer un diagnóstico, el médico prescribe un estudio del trasfondo hormonal: determinando la cantidad de estrógenos, progesteronas, folículo estimulante, hormona luteinizante, hormonas tiroideas, glándulas suprarrenales y otros. El material se toma en diferentes días del ciclo.
Además, se puede realizar un estudio de marcadores tumorales, especialmente en mujeres menopáusicas y posmenopáusicas.
Métodos de investigación instrumental
Los métodos de investigación instrumental son obligatorios, le permiten visualizar la neoplasia, realizar una biopsia con un examen más detallado del tejido en busca de benignidad o malignidad.

La patología a menudo se detecta durante la ecografía.
Se utilizan los siguientes tipos de estudios instrumentales:
- examen de ultrasonido de los órganos pélvicos (ultrasonido). El método le permite evaluar el estado del endometrio, la presencia de procesos hiperplásicos y neoplasias en él;
- examen endoscópico con un histeroscopio (histeroscopia). Un histeroscopio es un dispositivo óptico especial que se inserta en la cavidad uterina y permite un examen detallado de su membrana mucosa.
Durante la histeroscopia, es posible realizar una biopsia dirigida de la neoplasia para su posterior examen citológico e histológico.
Otra opción es el legrado diagnóstico fraccionado. Los fragmentos de tejido aislados durante el procedimiento también se envían al laboratorio para evaluar la composición celular y tisular.
Terapia
Muy a menudo, un pólipo glandular se trata quirúrgicamente.
Durante la operación, el ginecólogo inserta un histeroscopio en la cavidad uterina, después de que la excrecencia se visualiza en el campo en el contexto de un endometrio patológicamente sin cambios, se dirige mecánicamente o mediante ablación con láser, electrocoagulación, etc.

La extirpación del pólipo generalmente se realiza durante la histeroscopia.
Si en la etapa de diagnóstico se realizó un legrado diagnóstico fraccionado y el pólipo resultó ser funcional, no se requiere una intervención quirúrgica adicional.
Tratamiento del pólipo glandular endometrial después de la extirpación
Este es un paso importante en la terapia. Para restaurar los niveles hormonales, se utilizan los siguientes:
- gestágenos (medicamentos que contienen progesterona): Micronor, Levonorgestrel, Duphaston, Utrozhestan;
- fármacos gestágenos-estrógenos o anticonceptivos orales combinados: Yarina, Zhanin, Diane-35.

Para el tratamiento, se prescriben medicamentos que contienen progesterona, en particular Utrozhestan
El esquema y la duración de la terapia los determina el ginecólogo individualmente para cada paciente.
Si los resultados del examen citológico del material tomado durante la biopsia atestiguan a favor de la malignidad y hay signos de un proceso oncológico, el tratamiento difiere del habitual y debe ser realizado por un oncólogo-ginecólogo.
Complicaciones
Los pólipos glandulares que no se tratan de manera oportuna y adecuada pueden causar las siguientes complicaciones:
- infertilidad, aborto espontáneo, desprendimiento de placenta, hipoxia fetal durante el embarazo;
- metrorragia (sangrado uterino) con el desarrollo de anemia;
- adhesión de infección o suministro de sangre alterado con el desarrollo de necrosis;
- malignidad, transformación adenomatosa.
Para la detección temprana de procesos hiperplásicos del endometrio y otras patologías de la esfera ginecológica, es necesario visitar a un ginecólogo con regularidad (al menos una vez al año), tratar de eliminar los factores de riesgo y tratar las enfermedades ginecológicas de manera oportuna.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Anna Kozlova Periodista médica Sobre el autor
Educación: Universidad Estatal de Medicina de Rostov, especialidad "Medicina general".
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.