- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:55.
- Última modificación 2025-11-02 20:14.
Pólipo fibroso glandular del endometrio: causas de formación, síntomas, tratamiento
El contenido del artículo:
-
Tipos
Características de los pólipos fibrosos glandulares
- Razones para la educación
- Síntomas
- Diagnóstico
-
Tratamiento
- Primer paso
- Segunda fase
- Etapa tres
- Etapa cuatro
- Prevención
- Vídeo
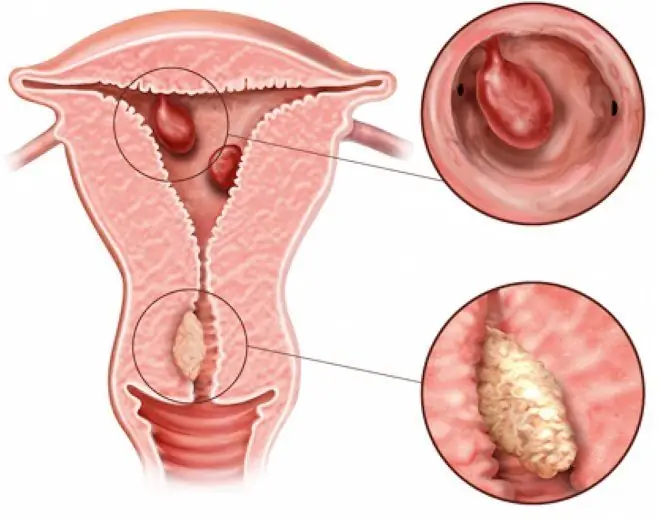
El pólipo fibroso glandular del endometrio es uno de los tipos de patología bastante infrecuente. La localización más común es el fondo de ojo y las esquinas uterinas.

Pólipo endometrial: una neoplasia patológica que se produce debido a la proliferación de sus células.
Un pólipo endometrial es una neoplasia patológica específica, cuya causa es la proliferación de células endometriales (la capa interna del útero junto con el estroma subyacente) como resultado de cambios en el aparato receptor endometrial, en el que aumenta el número de receptores de estrógenos, o debido a una patología vascular.
El pólipo se ve como una formación ovalada o redonda, a menudo ubicada en un tallo delgado, con menos frecuencia en una base ancha. Los tamaños pueden variar desde unos pocos milímetros hasta 1 a 6 centímetros, a veces más.
El pólipo fibroso glandular del endometrio consta de células epiteliales de tejido glandular y conectivo. Su peligro radica en la inflamación frecuente, el suministro de sangre deficiente, el desarrollo de infertilidad, etc., lo que conduce a un síndrome de dolor intenso, a veces a afecciones potencialmente mortales.
Tipos
Los pólipos endometriales pueden ser únicos o múltiples.

Los pólipos fibrosos glandulares están compuestos por células glandulares y células de tejido conectivo
Según las características histológicas, se dividen en los siguientes tipos:
- Fibroso: La fibrosis es un crecimiento excesivo de tejido conectivo, lo que significa que los crecimientos están compuestos principalmente por células de tejido fibroso o fibroso.
- Fibroso glandular: en su composición, hay células glandulares y células del tejido conectivo en proporciones iguales.
- Adenomatoso: el tipo de patología más raro y peligroso. Los crecimientos se forman principalmente a partir de tejidos glandulares; posteriormente, bajo la influencia de varios factores, pueden degenerar en tumores malignos. Se originan en la capa basal y pueden adquirir una forma glandular-quística. Es raro en su forma pura, más a menudo, como tumores con adenomatosis focal.
Dependiendo del tipo, estas formaciones pueden reaccionar a cambios hormonales cíclicos, con ellos pueden ocurrir los mismos cambios funcionales que con la membrana mucosa interna del cuerpo uterino.
Características de los pólipos fibrosos glandulares
Por lo general, este tipo se caracteriza por un curso benigno. La localización más común es el fondo del útero.

El pólipo fibroso glandular del endometrio se localiza con mayor frecuencia en el fondo del útero.
El pólipo consta de dos partes: el cuerpo y las piernas. Uniendo la pierna a la parte inferior del cuerpo del útero, crece hacia su cavidad. Alcanzando un gran tamaño, a veces bloquea parcial o completamente el canal cervical.
Esta característica conduce a la imposibilidad de quedar embarazada y, si la fertilización aún tiene éxito, a menudo ocurre un aborto espontáneo en las primeras etapas.
Razones para la educación
Hay dos variantes clínicas de procesos hiperplásicos endometriales:
| Tipo de proceso | Frecuencia de ocurrencia | Descripción |
| Dependiente de estrógenos | 60-70% de los casos | Esta especie se caracteriza por disfunciones metabólicas pronunciadas, aumento de la producción de estrógenos o un mayor número de receptores para ellos en el revestimiento interno del útero. |
| No hormonal (autónomo) | 30-50% de los casos | En este caso, no se observan alteraciones del sistema endocrino y el crecimiento se forma en el contexto de fenómenos atróficos de la capa mucosa del útero (más típico para el período posmenopáusico) |
Se cree que los siguientes factores pueden provocar la aparición de un crecimiento excesivo de células de la mucosa uterina:
- hiperestrogenismo: una afección en la que aumenta la producción de estrógenos junto con una disminución de la biosíntesis de progesterona (estados dishormonales);
- un aumento en la cantidad de receptores de estrógeno en el revestimiento del útero;
- disfunción suprarrenal: algunas de las hormonas sexuales son sintetizadas y producidas por una de las capas de la corteza suprarrenal. Por lo tanto, la disfunción de las glándulas suprarrenales también puede provocar un desequilibrio hormonal;
- enfermedades inflamatorias del útero y apéndices.
Los abortos espontáneos, antecedentes de abortos, tabaquismo, alcoholismo, estrés psicoemocional pueden aumentar el riesgo de patologías endometriales.
Síntomas
Por lo general, la enfermedad permanece asintomática durante mucho tiempo.
A medida que avanza la progresión, pueden aparecer las siguientes quejas:
- sangrado intermenstrual (sangrado del tracto genital, que no ocurre en los días de la menstruación, sino, por ejemplo, en la mitad del ciclo menstrual o en otros días);
- dispareunia (sensaciones dolorosas durante el coito);
- secreción sanguinolenta que se produce después del coito;
- flujo menstrual profuso (menorragia), que la paciente no ha notado previamente. Se puede hablar de menorragia cuando una mujer a menudo cambia los productos de higiene debido a su completa saturación con sangre menstrual. Esto puede provocar anemia;
- manchado después de un esfuerzo o como resultado del estrés durante la menopausia;
- profusa secreción mucosa blanca.
Otro síntoma común es la infertilidad.
Si el pólipo está ubicado cerca de la parte ístmica de la trompa de Falopio (en la pared de la esquina del útero), puede bloquear la luz, lo que conduce a la incapacidad de los espermatozoides para moverse hacia el útero, lo que, en consecuencia, impide la fertilización del óvulo. Además, una masa en crecimiento puede interferir con la unión de un óvulo fertilizado a la pared del útero.
Diagnóstico
Dado que un pólipo puede existir durante mucho tiempo sin manifestarse de ninguna manera (asintomático), se recomienda realizar estudios de cribado destinados a la detección precoz y el tratamiento oportuno de los procesos hiperplásicos endometriales.

Para confirmar el diagnóstico, se realizan los exámenes necesarios.
Los síntomas característicos y la anamnesis ayudan a sospechar un pólipo en crecimiento.
Se utilizan varios métodos para confirmar el diagnóstico:
| Método | Descripción |
| Examen de ultrasonido (ultrasonido) de los órganos pélvicos | Le permite visualizar una neoplasia o revelar una discrepancia entre el grosor del endometrio y el ciclo menstrual o una discrepancia con los períodos menopáusico, pre y posmenopáusico |
| Método de investigación endoscópica (histeroscopia) | El método consiste en la introducción en la cavidad uterina de un histeroscopio, un instrumento óptico especial con el que se puede visualizar el endometrio con sus áreas hipertrofiadas. |
| Diagnóstico citológico e histológico | Le permite investigar la composición celular de un fragmento del tejido tomado, para determinar el tipo de neoplasia, su buena calidad. |
El muestreo de tejido para el examen citológico e histológico se puede realizar durante la histeroscopia con biopsia dirigida del área hipertrofiada. Además, la cerca es posible durante la operación de legrado de diagnóstico fraccionado de las paredes de la cavidad uterina y el canal cervical.
El raspado generalmente se lleva a cabo en la víspera del período esperado o en los primeros días de su inicio.
A menudo, la aparición de hiperplasia de la mucosa uterina y, como resultado, pólipos, se produce en el contexto de tumores ováricos con hormonas activas, especialmente en mujeres posmenopáusicas. Esto significa que, además de estas mujeres, es necesario examinar en detalle los ovarios y las hormonas.
Tratamiento
La terapia se lleva a cabo en varias etapas encaminadas a lograr los siguientes objetivos:
- Detenga el sangrado (si lo hay).
- Restauración de la función reproductiva en mujeres en edad reproductiva. Normalización de la estructura endometrial en pacientes en edad reproductiva, durante la menopausia y posmenopausia.
- Terapia anti-recaída.
Primer paso
Consiste en la extirpación completa del endometrio junto con el pólipo mediante legrado diagnóstico fraccionado. El material eliminado se somete a un diagnóstico morfológico cuidadoso para determinar las tácticas adicionales de manejo del paciente.
Segunda fase
Este período consiste en el tratamiento después de la extirpación del pólipo fibroso glandular del endometrio. Se muestra la terapia hormonal, cuyo objetivo es suprimir la proliferación (reducir la proliferación) del revestimiento interno del útero.
Para ello, se utilizan agonistas de la hormona liberadora de gonadotropina y gestágenos (progesterona). La duración de esta etapa debe ser de al menos 6 meses.
Etapa tres
La normalización del ciclo menstrual se lleva a cabo con el nombramiento de dosis mínimas de anticonceptivos orales combinados (AOC, anticonceptivos).
En la perimenopausia, no se recetan AOC.
Etapa cuatro
Se muestra la observación de dispensario durante cinco años después de una terapia hormonal eficaz.
Prevención
Los exámenes ginecológicos de detección son una parte importante de la detección temprana y el tratamiento oportuno de diversos procesos patológicos. Para detectar cambios hipertróficos en el útero, se utiliza un método de investigación no invasivo: la ecografía de los órganos pélvicos mediante un sensor transvaginal.

Para identificar y tratar oportunamente la patología, es importante realizar regularmente una ecografía de los órganos pélvicos.
Además, un estudio de detección importante es la entrega regular (una vez al año) de frotis para estudios citológicos y bacterioscópicos. La recolección de frotis debe ser realizada por un obstetra-ginecólogo.
Los pólipos endometriales representan un peligro no solo por la posibilidad de malignidad (que es extremadamente rara), sino también por síndrome anémico, infertilidad e incluso afecciones sépticas. El cribado, el tratamiento oportuno y completo minimizan los riesgos de estas complicaciones.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Anna Kozlova Periodista médica Sobre el autor
Educación: Universidad Estatal de Medicina de Rostov, especialidad "Medicina general".
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.