- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Hepatosis grasa
El contenido del artículo:
- Causas y factores de riesgo
- Formas de la enfermedad
- Los síntomas de la hepatosis grasa
- Diagnóstico
- Tratamiento de la hepatosis grasa
- Consecuencias y complicaciones potenciales
- Pronóstico
- Prevención
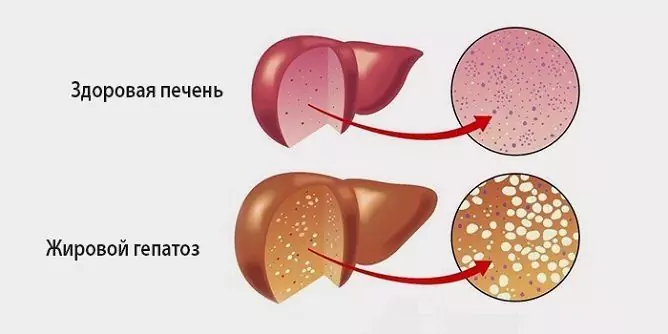
La hepatosis grasa es un proceso patológico caracterizado por la degeneración grasa de los hepatocitos y la acumulación de gotitas grasas tanto en el interior de las propias células como en la sustancia intercelular.
La hepatosis grasa ocurre en casi el 100% de los pacientes con hepatopatía alcohólica y en aproximadamente el 30% de los pacientes con lesiones no alcohólicas. De hecho, esta patología es la etapa inicial de la enfermedad hepática alcohólica, que luego termina en cirrosis, insuficiencia hepática crónica y luego la muerte. Las mujeres son más susceptibles a la enfermedad; según las estadísticas, entre el número total de pacientes, su proporción es del 70%.
La hepatosis grasa es un problema médico y social urgente. Aumenta significativamente el riesgo de desarrollar cirrosis, trastornos metabólicos y endocrinos, enfermedades del sistema cardiovascular, venas varicosas, patologías alérgicas que, a su vez, limitan significativamente la capacidad de trabajo de los pacientes y causan discapacidad.
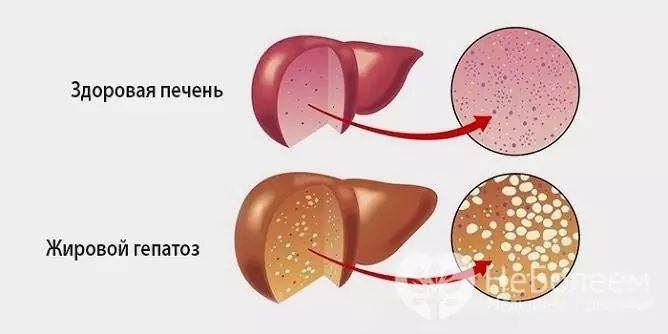
Fuente: bolitpechen.ru
Causas y factores de riesgo
En la mayoría de los casos, el desarrollo de la hepatosis por hígado graso es causado por el daño a los hepatocitos por el alcohol y sus metabolitos. Existe una relación directa entre la duración del consumo de bebidas alcohólicas por parte del paciente y la gravedad de la degeneración grasa de los hepatocitos, un mayor riesgo de cirrosis.
A menudo, la hepatosis grasa se desarrolla en el contexto de la diabetes mellitus. La hiperglucemia y la resistencia a la insulina aumentan la concentración de ácidos grasos en la sangre, lo que mejora la síntesis de triglicéridos por los hepatocitos. Como resultado, la grasa se deposita en el tejido hepático.
Otra razón para el desarrollo de la hepatosis por hígado graso es la obesidad general. Un peso corporal significativamente aumentado no solo se acompaña de un aumento en el porcentaje de tejido adiposo en el cuerpo del paciente, sino también del desarrollo del síndrome metabólico con resistencia tisular a la insulina. Los resultados de la espectroscopia de protones muestran que existe una relación directa entre la concentración de insulina sérica en ayunas y la cantidad de depósitos grasos en el hígado.
Muchas otras enfermedades que ocurren con trastornos metabólicos también pueden provocar hepatosis grasa:
- tumores
- insuficiencia pulmonar crónica;
- insuficiencia cardíaca crónica;
- isquemia cardíaca;
- hipertensión arterial;
- Enfermedad de Wilson-Konovalov (trastorno congénito del metabolismo del cobre, otros nombres: degeneración hepatolenticular, distrofia hepatocerebral);
- Síndrome de Itsenko-Cushing;
- tirotoxicosis;
- mixedema;
- enfermedades crónicas del sistema digestivo, acompañadas de una violación del proceso de absorción.
La hepatosis grasa puede desencadenarse por una dieta inadecuada: un alto contenido de carbohidratos simples, grasas hidrogenadas en la dieta, la llamada dieta occidental (el predominio de alimentos refinados en la dieta, falta de fibra gruesa), así como un estilo de vida sedentario.
Los signos de hepatosis grasa a menudo están presentes en personas con una deficiencia hereditaria de enzimas involucradas en el metabolismo de los lípidos.
Por tanto, la causa principal de la hepatosis grasa en muchos casos es la resistencia a la insulina, mientras que la degeneración grasa de los hepatocitos se convierte en uno de los vínculos en la formación del síndrome metabólico.
Otros factores que contribuyen a la acumulación de grasa en las células y sustancia intercelular del hígado son:
- hiperlipidemia;
- violación de la utilización de grasas en el proceso de peroxidación;
- violación de la síntesis de apoproteína, una enzima involucrada en la formación de formas de transporte de grasas y su eliminación de las células.
Por lo general, no un factor específico conduce al desarrollo de la hepatosis por hígado graso, sino su combinación, por ejemplo, el consumo de alcohol mientras se toman medicamentos o una dieta inadecuada.
Formas de la enfermedad
Dependiendo del factor etiológico, la hepatosis grasa se subdivide en esteatohepatitis no alcohólica y enfermedad del hígado graso alcohólico. En la biopsia de hígado, la esteatohepatitis no alcohólica se diagnostica en aproximadamente el 7% de los casos. La degeneración grasa alcohólica se detecta con mucha más frecuencia.
La hepatosis grasa es de dos tipos:
- primario: asociado con trastornos metabólicos endógenos (internos) (hiperlipidemia, diabetes mellitus, obesidad);
- secundario: debido a influencias externas (exógenas) que conducen a trastornos metabólicos (ingesta de corticosteroides, tetraciclina, metotrexato, fármacos antiinflamatorios no esteroideos, estrógenos sintéticos, enfermedad de Wilson-Konovalov, ayuno, nutrición parenteral a largo plazo, resección intestinal, gastroplastia, ileastoplastia).
Dependiendo de las características de la deposición de grasas, la hepatosis grasa se divide en las siguientes formas:
- focal diseminado: generalmente ocurre sin ninguna manifestación clínica;
- pronunciado difundido;
- zonal: la grasa se deposita en varias zonas del lóbulo del hígado;
- esteatosis microvesicular (difusa).
Los síntomas de la hepatosis grasa
No hay signos clínicos específicos de hepatosis grasa incluso con cambios morfológicos importantes en el hígado. Muchos pacientes tienen obesidad y / o diabetes tipo II.
Los signos de hepatosis grasa son inespecíficos. Éstos incluyen:
- dolor leve en el cuadrante superior derecho del abdomen, de naturaleza dolorosa;
- sensación de leve malestar en la cavidad abdominal;
- ligero agrandamiento del hígado;
- astenización;
- síndrome dispéptico (náuseas, a veces vómitos, inestabilidad de las heces).
Con la hepatosis grasa grave, se puede desarrollar una tinción ictérica de la piel y las membranas mucosas. La degeneración grasa de los hepatocitos se acompaña de la liberación de un factor necrotizante del tumor, que conduce a desmayos, disminución de la presión arterial, aumento del sangrado (tendencia a hemorragias).
Diagnóstico
El diagnóstico de hepatosis por hígado graso presenta importantes dificultades, ya que la enfermedad es asintomática en la mayoría de los casos. Los análisis bioquímicos no revelan cambios significativos. En algunos casos, hay un ligero aumento de la actividad de las transaminasas séricas. Durante el examen, debe tenerse en cuenta que su actividad normal no excluye la hepatosis grasa. Por tanto, el diagnóstico de esta patología se basa principalmente en la exclusión de otras patologías hepáticas.
Para identificar la causa que llevó a la aparición de hepatosis grasa, se prescriben las siguientes pruebas de laboratorio:
- determinación de marcadores de hepatitis autoinmune;
- detección de anticuerpos contra los virus de la hepatitis, rubéola, Epstein-Barr, citomegalovirus;
- estudio del estado hormonal;
- determinación de la concentración de glucosa en el suero sanguíneo;
- determinación del nivel de insulina en sangre.
El examen de ultrasonido puede detectar la esteatosis grasa solo con una importante deposición de grasa en el tejido hepático. La resonancia magnética es más informativa. Con una forma focal de patología, está indicada una exploración con radionucleidos del hígado.
La prueba de aliento con C13-metacetina permite evaluar las funciones de desintoxicación del hígado y el número de hepatocitos que funcionan normalmente.
Para hacer el diagnóstico final, se realiza una biopsia por punción del hígado, seguida de un análisis histológico de la biopsia resultante. Los signos histológicos de la hepatosis grasa son:
- degeneración grasa;
- esteatonecrosis;
- fibrosis;
- Inflamación intralobulillar.
Tratamiento de la hepatosis grasa
La terapia para pacientes con hepatosis grasa la realiza un gastroenterólogo de forma ambulatoria. La hospitalización está indicada solo con una degeneración grasa significativa del tejido hepático, acompañada de una violación pronunciada de sus funciones, principalmente desintoxicación.
La dieta para la hepatosis grasa juega un papel importante, a veces primario, en la terapia compleja. La dieta se limita a grasas, especialmente de origen animal. El consumo de proteínas debe ser de 100-110 g por día. El cuerpo debe recibir minerales y vitaminas en cantidades suficientes.
Asegúrese de corregir el aumento de peso corporal, lo que le permite reducir y, en algunos casos, eliminar por completo la resistencia a la insulina, como resultado de lo cual se normaliza el metabolismo de lípidos y carbohidratos. Los pacientes con hepatosis grasa no deben perder más de 400-600 g por semana; a un ritmo más rápido de pérdida de peso, la hepatosis grasa comienza a progresar rápidamente y puede conducir a la formación de cálculos en el tracto biliar, insuficiencia hepática. Para reducir el riesgo de formación de cálculos, se pueden recetar preparaciones de ácido ursodesoxicólico.
Las preparaciones litotrópicas (fosfolípidos esenciales, ácido lipoico, vitaminas B, ácido fólico) se utilizan para eliminar la infiltración de hígado graso.
Si es necesario, para eliminar la resistencia a la insulina, a los pacientes se les recetan biguanidas y tiazolidinedionas.
El ejercicio ayuda a mejorar la utilización de ácidos grasos.
Con hepatosis grasa grave, se decide la cuestión de la conveniencia de la terapia hipolipidémica con estatinas. Este método no ha tenido un uso generalizado, ya que las propias estatinas pueden dañar las células del hígado.
Para restaurar las funciones hepáticas deterioradas, se utilizan hepatoprotectores (taurina, betaína, ácido ursodesoxicólico, vitamina E). En la literatura médica existe información sobre la posibilidad de utilizar bloqueadores de los receptores de angiotensina y pentoxifilina en la hepatosis grasa.
En caso de hepatosis grasa alcohólica, la condición principal para un tratamiento exitoso es la negativa total a seguir consumiendo bebidas alcohólicas. Si es necesario, se deriva al paciente para una consulta con un narcólogo.
Consecuencias y complicaciones potenciales
En ausencia de la terapia necesaria, la hepatosis grasa aumenta el riesgo de desarrollar las siguientes enfermedades;
- venas varicosas;
- colelitiasis;
- desordenes metabólicos;
- cirrosis del higado.
Pronóstico
El pronóstico es en general favorable. En la mayoría de los casos, la eliminación del factor etiológico permite no solo prevenir una mayor progresión de la enfermedad, sino también lograr la restauración del tejido hepático. La capacidad para trabajar no suele verse afectada. Los pacientes durante mucho tiempo deben seguir cuidadosamente las recomendaciones del médico tratante (rechazo de bebidas alcohólicas, dieta, mantener un estilo de vida activo).
Si no se eliminan los factores causantes, la hepatosis grasa progresará lentamente, causando cambios degenerativos e inflamatorios en el tejido hepático, lo que finalmente causará cirrosis hepática y el desarrollo de insuficiencia hepática crónica.
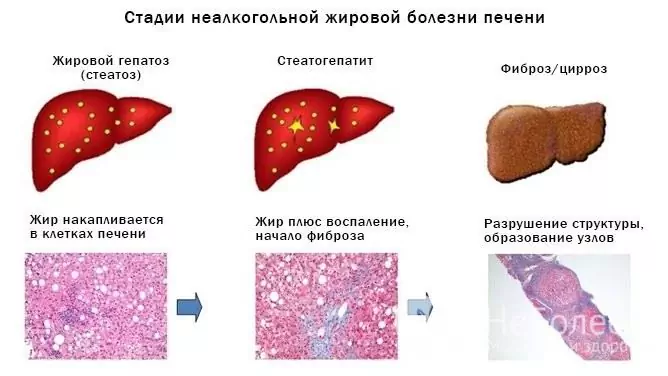
Fuente: gastroe.ru
Prevención
La prevención de la hepatosis grasa incluye las siguientes áreas:
- Estilo de vida activo;
- dieta equilibrada;
- negativa a consumir bebidas alcohólicas;
- mantener un peso corporal normal;
- detección oportuna de enfermedades metabólicas, órganos del sistema digestivo y su tratamiento activo.
Video de YouTube relacionado con el artículo:

Elena Minkina Doctora anestesióloga-resucitadora Sobre el autor
Educación: se graduó en el Instituto Médico Estatal de Tashkent, especializándose en medicina general en 1991. Cursos de actualización aprobados repetidamente.
Experiencia laboral: anestesióloga-resucitadora del complejo de maternidad de la ciudad, resucitadora del departamento de hemodiálisis.
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!