- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Hepatosis
El contenido del artículo:
- Causas y factores de riesgo
- Formas de la enfermedad
- Síntomas
- Diagnóstico
- Tratamiento
- Posibles complicaciones y consecuencias.
- Pronóstico
- Prevención
La hepatosis es un grupo de enfermedades hepáticas no inflamatorias, cuyo desarrollo es causado por factores hereditarios o exógenos. Se caracterizan por la atrofia de los hepatocitos y procesos metabólicos alterados en el hígado.

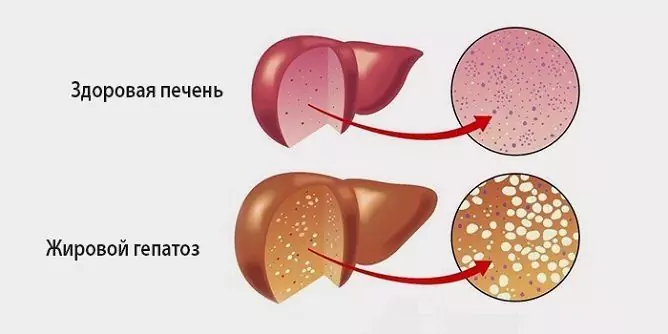
Cambios distróficos en el hígado con hepatosis grasa.
Causas y factores de riesgo
Hay muchas razones que pueden provocar el desarrollo de hepatosis. Se dividen en dos grupos: hereditarios y externos (exógenos). La hepatitis está asociada con trastornos determinados genéticamente del metabolismo de la bilirrubina y los ácidos biliares en el hígado. Las patologías de este tipo incluyen:
- Síndrome de rotor;
- Síndrome de Dabin-Johnson;
- Síndrome de Lucy-Driscoll;
- Síndrome de Crigler-Nayar;
- Enfermedad de Gilbert.
La patogenia de estas enfermedades se debe a un defecto hereditario en la síntesis de enzimas responsables de la unión, transporte y liberación de bilirrubina.
Las causas externas del desarrollo de la hepatosis incluyen enfermedades que tienen un efecto tóxico en el hígado (obesidad, diabetes mellitus, patología tiroidea), abuso de alcohol, intoxicación (hongos venenosos, algunas drogas, venenos organofosforados).

La diabetes mellitus en combinación con la obesidad conduce a la hepatosis por hígado graso
Formas de la enfermedad
Dependiendo de las razones que las causaron, la hepatosis se divide en varios tipos:
- Hepatosis grasa alcohólica. Después de la hepatitis viral, se considera la segunda enfermedad hepática más importante. La gravedad de sus manifestaciones está determinada por la duración del consumo de bebidas alcohólicas y su cantidad, mientras que la calidad prácticamente no influye en el curso de la enfermedad. Una característica de esta forma es que el rechazo del alcohol puede conducir a una regresión de las manifestaciones clínicas de la hepatosis y cambios morfológicos en el hígado.
- Hepatosis grasa no alcohólica. En patogénesis, el papel principal pertenece a la necrosis (muerte) de los hepatocitos con su posterior reemplazo por tejido adiposo (adiposo). La enfermedad está muy extendida: entre todas las patologías hepáticas crónicas, representa el 10%. Muy a menudo, la hepatosis de hígado graso no alcohólico es asintomática y solo en casos raros causa hipertensión portal, insuficiencia hepática y cirrosis.
- Hepatosis tóxica. Ocurre como resultado de la exposición al cuerpo de ciertos compuestos químicos (venenos organofosforados, solventes, sales de metales pesados) o toxinas de origen natural (hongo pálido, líneas). La hepatosis tóxica tiene diferentes variantes del curso clínico y también difiere en los cambios morfológicos en el tejido hepático. El efecto hepatotóxico de los venenos aumenta en el contexto del alcoholismo, enfermedades generales graves, inanición de proteínas, hepatitis viral.
- Hepatosis hereditaria. Se observa en el 2-5% de la población. En la mayoría de los casos, procede favorablemente y no causa cambios morfológicos pronunciados en las células hepáticas, siempre que los pacientes sigan los principios de una nutrición adecuada y un estilo de vida saludable. La forma más común de hepatosis hereditaria es la enfermedad de Gilbert (hiperbilirrubinemia hereditaria no hemolítica no conjugada), que generalmente se diagnostica en hombres jóvenes y de mediana edad. Los factores externos (el uso de esteroides anabólicos y una serie de antibióticos, consumo de alcohol, estrés, actividad física significativa, enfermedades infecciosas graves, operaciones, una dieta baja en calorías) pueden provocar el desarrollo de una crisis en las formas hereditarias de hepatosis.

La forma de hepatosis se debe a la causa que causó la enfermedad.
Síntomas
Los cuadros clínicos de diferentes formas de hepatosis son diferentes.
Con la hepatosis tóxica, los síntomas son pronunciados:
- temperatura corporal alta;
- tinción ictérica de la esclerótica y la piel;
- dispepsia (náuseas, amargura en la boca, eructos, hinchazón, alteraciones de las heces);
- dolor en la región epigástrica o hipocondrio derecho;
- oscurecimiento significativo de la orina.
Los síntomas de la hepatosis grasa son mucho menos pronunciados:
- ictericia ocasional;
- Diarrea;
- ocasionalmente náuseas;
- tirones intermitentes o dolor doloroso en el cuadrante superior derecho del abdomen.
El cuadro clínico de la enfermedad de Gilbert se caracteriza por:
- dolores sordos en el lado derecho del abdomen;
- hepatomegalia moderada.
En el período interictal, estos síntomas se detectan en aproximadamente el 75% de los pacientes, y durante un ataque, en total; además, se desarrolla ictericia.

Con hepatosis, se desarrolla ictericia.
Una forma poco común de hepatosis es el síndrome de Crigler-Nayyar. Sus primeros síntomas ya se notan durante el período neonatal. El síndrome tiene dos tipos de curso clínico. El primero se caracteriza por una alta hiperbilirrubinemia, que conduce a un rápido daño tóxico al sistema nervioso central y la muerte del niño. El segundo tipo es más favorable y se manifiesta por ictericia moderada.
Formas muy raras de hepatosis hereditaria:
- Síndrome de rotor: manifestado por el color amarillento de la esclerótica, que puede agravarse al tomar ciertos medicamentos;
- Síndrome de Dabin-Johnson: caracterizado por alteración de la secreción de bilis, tinción ictérica de la esclerótica, agravada por la anticoncepción hormonal;
- Síndrome de Lucy-Driscoll: la aparición de ictericia se asocia con la lactancia materna, la transferencia del bebé a la alimentación artificial elimina las manifestaciones clínicas de la patología hepática.
Diagnóstico
El diagnóstico de la hepatosis se realiza excluyendo otras enfermedades hepáticas. Se prescribe un análisis de sangre de laboratorio para detectar anticuerpos contra la hepatitis viral o antígenos. Para evaluar las capacidades funcionales del hígado, se realiza un análisis de sangre bioquímico, se realiza un coagulograma, se examinan la orina y las heces para determinar el contenido de pigmentos biliares.

La ecografía del hígado revela cambios estructurales y morfológicos en el órgano.
Un método de diagnóstico informativo en la etapa primaria se considera la ecografía, que permite identificar y evaluar los cambios estructurales y morfológicos en el tejido hepático. Para un estudio más detallado de los cambios revelados, se realiza una tomografía computarizada multiespiral (TCMC) de los órganos abdominales o una resonancia magnética del hígado. Si se detectan cambios en el hígado de naturaleza no inflamatoria y depósitos de grasa, se recomienda una biopsia por punción, seguida de un análisis histológico de la muestra de tejido obtenida.
Si sospecha de la enfermedad de Gilbert, se realizan las siguientes pruebas de provocación:
- Prueba con ácido nicotínico. Antes del inicio del estudio, se determina el contenido de bilirrubina en la sangre. Después de eso, se inyecta ácido nicotínico por vía intravenosa. Después de 5 horas, repita la determinación de bilirrubina en suero sanguíneo. Su aumento en más del 25% confirma el diagnóstico.
- Pruebe con una dieta baja en calorías. Se determina el nivel inicial de bilirrubina en el suero sanguíneo, luego se prescribe una dieta con una restricción significativa de calorías durante 48 horas, después de lo cual la sangre se examina nuevamente para determinar el contenido de bilirrubina. La confirmación del diagnóstico es un aumento en la concentración de bilirrubina en más del 50%.
Tratamiento
En la mayoría de los casos, la hepatosis se trata de forma ambulatoria. Solo con una crisis significativamente pronunciada puede ser necesario hospitalizar al paciente en el departamento de gastroenterología.
Con la hepatosis grasa no alcohólica, se recomienda la terapia con dieta y ejercicio. En la dieta, las grasas y los carbohidratos son limitados y la proporción de proteínas aumenta. En combinación con una actividad física moderada, esta nutrición ayuda a reducir gradualmente la grasa corporal, incluso en el hígado. El uso de bebidas alcohólicas debe abandonarse por completo; esta es la condición principal para un tratamiento efectivo. La farmacoterapia para la hepatosis grasa no alcohólica se basa en el uso de hepatoprotectores y estabilizadores de membrana.

Una condición indispensable para el tratamiento exitoso de la hepatosis es la prohibición del alcohol.
Con hepatosis hereditaria, se recomienda a los pacientes que sigan un estilo de vida saludable y una nutrición adecuada, evitando un esfuerzo físico significativo. Los cursos de terapia con vitaminas se muestran todos los años en otoño y primavera.
Con la enfermedad de Gilbert, los pacientes no necesitan farmacoterapia dirigida a reducir los niveles de bilirrubina sérica. En la mayoría de los casos, a la edad de 50 años, la hiperbilirrubinemia se resuelve por sí sola.
El tratamiento del síndrome de Crigler-Nayyar tipo I consiste en una transfusión de sangre de reemplazo y fototerapia. En el tipo II, se prescriben fármacos reductores de bilirrubina y fototerapia moderada.
El tratamiento del síndrome de Lucy-Driscoll consiste en la abolición de la lactancia materna y la transferencia del niño a la nutrición con fórmula artificial.
Posibles complicaciones y consecuencias
En la mayoría de los casos, la hepatosis no se acompaña del desarrollo de complicaciones graves. La excepción es el tipo I del síndrome de Crigler-Nayyar: los niños que lo padecen mueren en los primeros años de vida.
Pronóstico
El pronóstico es favorable. Con la eliminación del agente causal, la hepatosis puede continuar durante mucho tiempo, sin causar cambios morfológicos y estructurales graves en el hígado.
Prevención
La prevención de la hepatosis adquirida incluye las siguientes medidas:
- evitar el abuso de alcohol;
- dieta equilibrada;
- mantener un estilo de vida saludable;
- negativa a tomar medicamentos sin prescripción médica;
- manipulación cuidadosa de sustancias tóxicas.
No se ha desarrollado la prevención de la hepatosis congénita. Si uno de los cónyuges padece esta patología o se observó en uno de los familiares, entonces, en la etapa de planificación del embarazo, se recomienda que la pareja casada reciba asesoramiento médico y genético.
Video de YouTube relacionado con el artículo:

Elena Minkina Doctora anestesióloga-resucitadora Sobre el autor
Educación: se graduó en el Instituto Médico Estatal de Tashkent, especializándose en medicina general en 1991. Cursos de actualización aprobados repetidamente.
Experiencia laboral: anestesióloga-resucitadora del complejo de maternidad de la ciudad, resucitadora del departamento de hemodiálisis.
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!