- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Clorhidrato de lidocaína
Clorhidrato de lidocaína: instrucciones de uso y revisiones
- 1. Forma y composición de la liberación
- 2. Propiedades farmacológicas
- 3. Indicaciones de uso
- 4. Contraindicaciones
- 5. Método de aplicación y dosificación
- 6. Efectos secundarios
- 7. Sobredosis
- 8. Instrucciones especiales
- 9. Aplicación durante el embarazo y la lactancia.
- 10. Uso en la infancia
- 11. En caso de insuficiencia renal
- 12. Por violaciones de la función hepática
- 13. Uso en ancianos
- 14. Interacciones farmacológicas
- 15. Análogos
- 16. Términos y condiciones de almacenamiento
- 17. Condiciones de dispensación en farmacias
- 18. Reseñas
- 19. Precio en farmacias
Nombre latino: clorhidrato de lidocaína
Código ATX: N01BB02
Ingrediente activo: lidocaína (lidocaína)
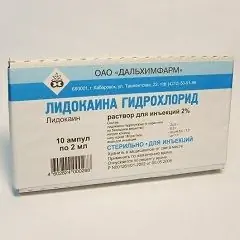
Productor: JSC "Planta de preparados médicos Borisov" (JSC "BZMP") (República de Bielorrusia); PJSC Galichpharm (Ucrania), JSC Veropharm (Rusia), PJSC Biosintez (Rusia), JSC Dalkhimpharm (Rusia)
Descripción y actualización de fotos: 2019-07-09
El clorhidrato de lidocaína es un fármaco con efecto anestésico local.
Forma de liberación y composición
Forma de dosificación - solución inyectable: transparente incolora o algo amarillenta (solución al 1% - en ampollas de 5 ml, en una caja de cartón 2 paquetes de 5 o 10 ampollas; solución al 2% - en ampollas de 2 ml, en una caja de cartón 1 paquete de 10 ampollas e instrucciones de uso de Clorhidrato de lidocaína).
Composición de 1 ml de solución:
- sustancia activa: clorhidrato de lidocaína - 10 o 20 mg;
- componentes auxiliares: hidróxido de sodio, cloruro de sodio, agua para preparaciones inyectables.
La composición de los componentes auxiliares puede variar según el fabricante.
Propiedades farmacologicas
Farmacodinamia
El clorhidrato de lidocaína es un anestésico local. El efecto del fármaco se debe a la estabilización de la membrana neuronal debido a una disminución de su permeabilidad a los iones sodio, lo que impide la aparición de un potencial de acción y, en consecuencia, la conducción de impulsos nerviosos. Puede ocurrir antagonismo con los iones de calcio.
El uso de clorhidrato de lidocaína es eficaz para todos los tipos de anestesia local. Ayuda a suprimir la conducción tanto de los impulsos de dolor como de los impulsos de una modalidad diferente. En un entorno de tejidos débilmente alcalino, la sustancia se hidroliza rápidamente y, después del final de un breve intervalo de latencia, tiene un efecto de 1 a 1,5 horas.
La fuerza del efecto anestésico de la lidocaína supera a la de la procaína de 2 a 6 veces. La actividad analgésica disminuye en el contexto de la inflamación. Cuando se aplica tópicamente, se nota vasodilatación, la lidocaína no tiene un efecto irritante local.
Farmacocinética
La C max (concentración máxima) en la sangre después de la inyección intramuscular se alcanza en 5-15 minutos. En el plasma, la lidocaína se une a las proteínas sanguíneas en un nivel de 33 a 80%. El grado de unión está determinado significativamente por la concentración del fármaco y el contenido plasmático de glicoproteína ácida alfa-1 en la sangre. En pacientes con uremia y en receptores de trasplante renal, la unión a proteínas plasmáticas aumenta, el proceso de unión aumenta después del infarto agudo de miocardio, que se caracteriza por un aumento en el nivel de glucoproteína ácida alfa-1. Debido a la alta unión a proteínas, es posible una disminución del efecto de la lidocaína libre o el desarrollo de un aumento general de la concentración plasmática de una sustancia en la sangre.
Se observa la aparición de un efecto terapéutico a una concentración de 0,000 15-0,000 5 mg / ml. La lidocaína se distribuye rápidamente en los tejidos, V d (volumen de distribución) - 1 l / kg. Primero, la sustancia entra en tejidos con altas tasas de suministro de sangre: el cerebro, los pulmones, los riñones, el bazo, el hígado, el corazón y luego en los músculos y el tejido adiposo. Penetra fácilmente las barreras histohematógenas, incluso a través de la placenta y la sangre-cerebro.
En el cuerpo de un recién nacido, la lidocaína se encuentra en una concentración del 40 al 55% de la del cuerpo de la madre.
El metabolismo ocurre en el hígado, las enzimas microsomales están involucradas en el proceso. Como resultado, se produce la formación de metabolitos: glicinexilidida y monoetilglicinexilidida. La tasa metabólica depende del flujo sanguíneo en el hígado y, como resultado, puede verse alterada en pacientes con insuficiencia cardíaca congestiva y / o en pacientes después de un infarto de miocardio.
La excreción del cuerpo se lleva a cabo por los riñones en forma de una sustancia inalterada (depende en parte del pH de la orina) o metabolitos (aproximadamente 10 y 90%, respectivamente). La orina ácida provoca un aumento de la fracción excretada por los riñones. Después de un bolo intravenoso, la T 1/2 (vida media) es de 1,5 a 2 horas. Puede aumentar la T 1/2 en pacientes con insuficiencia hepática.
Indicaciones para el uso
- anestesia por infiltración, epidural y de conducción (bloqueo nervioso);
- anestesia de los dedos de los pies, manos, nariz, orejas y pene, u otros casos en los que el uso de adrenalina esté contraindicado.
Contraindicaciones
Absoluto:
- hipotensión arterial grave, shock cardiogénico o hipovolémico (en el caso de utilizar clorhidrato de lidocaína para la anestesia epidural);
- uso simultáneo con adrenalina para anestesia de dedos de los pies, manos, nariz, orejas, pene;
- antecedentes agravados de hipersensibilidad a los anestésicos locales u otras amidas, y convulsiones epileptiformes a la administración de lidocaína;
- niños menores de 1 año (para solución al 1%);
- niños y adolescentes hasta 18 años (para una solución al 2%);
- intolerancia individual a los componentes del clorhidrato de lidocaína.
Además, se deben tener en cuenta las contraindicaciones generales para realizar uno u otro tipo de anestesia.
Relativo (el clorhidrato de lidocaína se prescribe bajo supervisión médica):
- enfermedad renal y hepática grave;
- condición general severa;
- trastornos de la conducción del miocardio, que incluyen síndrome del seno enfermo, bloqueo auriculoventricular de diversos grados, bradicardia grave, etc. (ya que los anestésicos locales pueden provocar una violación de la conducción del miocardio);
- uso combinado con antiarrítmicos de clase III, por ejemplo, con amiodarona (los pacientes deben estar bajo estrecha supervisión y monitorización ECG);
- epilepsia;
- Miastenia gravis;
- insuficiencia respiratoria;
- porfiria;
- 1 a 4 años de edad (para solución al 1%);
- edad avanzada;
- embarazo y lactancia.
Clorhidrato de lidocaína, instrucciones de uso: método y dosis
El régimen de dosificación de la solución de clorhidrato de lidocaína para anestesia local está determinada por el tipo de anestesia y la naturaleza de la intervención quirúrgica.
El medicamento debe ser administrado por médicos que tengan la experiencia adecuada en la realización de anestesia regional (o el procedimiento debe realizarse bajo su supervisión).
Se debe administrar la dosis más pequeña para lograr el efecto deseado.
Modo de aplicación:
- anestesia por infiltración: hasta 30 ml de solución al 1%;
- consultorio dental: 1-5 ml de una solución al 2%;
- anestesia de dedos de los pies, manos, nariz, orejas, pene: 2-3 ml de solución al 1% (solo lidocaína sin adrenalina);
- anestesia paracervical: 10 ml de solución al 1% en cada dirección;
- anestesia de conducción: se utiliza solución al 1 y 2% en dosis no superiores a las dosis totales máximas para adultos.
Aplicación de solución de clorhidrato de lidocaína para anestesia epidural:
- columna lumbar: 25-40 ml de solución al 1%;
- región torácica, área sacra en obstetricia: 20-30 ml de solución al 1%;
- área sacra en cirugía: solución al 1%, dosis máxima - 40 ml.
Las dosis totales máximas recomendadas: solución al 1% - 40 ml; Solución al 2% - 20 ml.
La dosis diaria promedio debe reducirse cuando se usa en niños y pacientes con insuficiencia hepática y renal.
Se aconseja a los pacientes de edad avanzada que reduzcan la dosis de hidrocloruro de lidocaína en función de la edad.
Efectos secundarios
- psique: anorexia, alucinaciones, inquietud, irritabilidad, depresión; cuando se usa en dosis altas: euforia, estado de agitación;
- sistema cardiovascular: en el caso de dosis altas: vasodilatación periférica, taquicardia, colapso, bradicardia, arritmia, bloqueo cardíaco transversal, enlentecimiento de la conducción cardíaca, dolor en la región del corazón, paro cardíaco, aumento / disminución de la presión arterial;
- sistema nervioso: excitación del sistema nervioso central (si se usa en dosis altas), alteraciones sensoriales, confusión, somnolencia, alteraciones del sueño, dolor de cabeza, ansiedad, mareos, pérdida del conocimiento, coma, espasmos musculares, entumecimiento de labios y lengua (si se usa en odontología), disartria, anestesia persistente, disfagia, bloqueo motor, elegía o paresia de las extremidades inferiores y pérdida del control de esfínteres, temblor, inquietud motora, trismo, euforia, convulsiones, parestesia, hormigueo cutáneo en pacientes con hipersensibilidad;
- sistema digestivo: náuseas / vómitos;
- sistema inmunológico: dermatitis exfoliativa generalizada, supresión del sistema inmunológico, angioedema, urticaria, reacciones alérgicas (incluido edema), reacciones cutáneas, picazón, reacciones de hipersensibilidad (incluidas reacciones anafilactoides, incluido choque anafiláctico);
- sistema respiratorio: rinitis, dificultad para respirar, depresión / paro respiratorio;
- órganos de los sentidos: discapacidad visual, nistagmo, diplopía, ceguera reversible, parpadeo ante los ojos de las moscas, conjuntivitis, fotofobia, hiperacusia, discapacidad auditiva, tinnitus;
- reacciones locales (en el lugar de la inyección): hiperemia, una ligera sensación de ardor (desaparece con un aumento del efecto anestésico en un minuto). Con anestesia epidural o espinal, puede haber dolor en las piernas, espalda, bloqueo espinal completo / parcial, acompañado de impotencia, defecación alterada, disminución de la presión arterial, micción involuntaria, pérdida de sensibilidad en el perineo (el riesgo de desarrollar estos trastornos aumenta con el uso de dosis altas o con inyección accidental de lidocaína en el espacio espinal cuando se recibe allí una dosis destinada a inyectarse en el espacio epidural); después de tal intervención, en algunos casos, la reanudación de la función motora, autónoma y / o sensorial ocurre de manera incompleta o lenta (después de varios meses);
- otros: hipertermia maligna, debilidad, edema, sensación de entumecimiento en las extremidades, frío o calor.
Sobredosis
En caso de sobredosis de lidocaína, puede haber un aumento de reacciones adversas.
Los principales síntomas: debilidad general, coma, bloqueo AV, apnea, somnolencia, depresión, asfixia, agitación, mareos, disminución de la presión arterial, temblor, discapacidad visual, convulsiones tónico-clónicas, colapso, zumbido en los oídos, ansiedad. En caso de una sobredosis significativa, es posible lo siguiente: depresión respiratoria, alteración de la conciencia, infarto de miocardio, shock.
Los primeros síntomas de una sobredosis generalmente se desarrollan cuando la concentración de lidocaína en la sangre supera los 0,006 mg / kg, convulsiones, a una concentración de 0,01 mg / kg.
Terapia: detener la administración de la solución, realizar oxigenoterapia, usar vasoconstrictores (mezaton, norepinefrina), fármacos antiepilépticos, anticolinérgicos. Es necesario trasladar al paciente a una posición horizontal, proporcionarle acceso a aire fresco, suministro de oxígeno y / o respiración artificial.
Los trastornos del sistema nervioso central deben corregirse con benzodiazepinas o barbitúricos de acción corta. Si ocurre una sobredosis durante la anestesia, es necesario usar relajantes musculares con un efecto a corto plazo.
Otras actividades (según indicaciones):
- hipotensión arterial: simpaticomiméticos en combinación con agonistas del receptor β-adrenérgico;
- alteraciones de la conducción, bradicardia: atropina intravenosa a una dosis de 0,5 a 1 mg;
- paro cardíaco: reanimación inmediata, incluida la intubación, ventilación mecánica.
Se desconoce el antídoto específico de la lidocaína. En la fase aguda de una sobredosis, la diálisis es ineficaz.
instrucciones especiales
La introducción de clorhidrato de lidocaína solo debe ser realizada por profesionales médicos.
En los casos de tratamiento del lugar de la inyección con desinfectantes que contienen metales pesados, aumenta el riesgo de una reacción local en forma de edema y dolor.
Cuando se usa clorhidrato de lidocaína, es imperativo controlar el ECG. Si hay alteraciones en la actividad del nódulo sinusal, alargamiento del intervalo PQ, ensanchamiento del QRS o el desarrollo de nuevas arritmias, se debe cancelar el fármaco o reducir la dosis.
En caso de enfermedad cardíaca, antes de usar lidocaína, el nivel de potasio en la sangre debe normalizarse (debido al hecho de que la hipopotasemia reduce la efectividad del medicamento).
Antes de la administración de altas dosis de lidocaína, se recomienda el uso de barbitúricos.
Con anestesia subaracnoidea planificada, la terapia con inhibidores de la monoaminooxidasa debe suspenderse a más tardar 10 días antes de la anestesia.
La inyección debe realizarse con precaución, evitando la administración intravascular accidental (especialmente al realizar anestesia local en áreas que contienen muchos vasos sanguíneos) o la administración subdural de hidrocloruro de lidocaína. Los efectos tóxicos sistémicos del fármaco sobre los sistemas nervioso y cardiovascular deben controlarse estrictamente (las dosis destinadas a la anestesia epidural siempre superan las dosis subdurales). Si el medicamento se inyecta en tejidos vascularizados, se recomienda realizar una prueba de aspiración.
Se requiere extrema precaución con la anestesia alrededor de la columna en pacientes con enfermedad neurológica, deformidad espinal, hipertensión severa y septicemia.
En el área del cuello y la cabeza, incluida la administración dental y retrobulbar, se deben administrar dosis más pequeñas de clorhidrato de lidocaína. A través del flujo retrógrado, los efectos tóxicos sistémicos del fármaco pueden penetrar en la circulación cerebral, por lo que también es necesaria una reducción de la dosis para bloquear el ganglio estrellado.
Con la administración retrobulbar de clorhidrato de lidocaína, se requiere extrema precaución, que se asocia con la probabilidad de efectos secundarios: colapso, dificultad para respirar, convulsiones, ceguera reversible.
La lidocaína tiene un efecto antiarrítmico pronunciado y por sí misma puede actuar como un factor arritmogénico, por lo que puede conducir al desarrollo de arritmias. Antes de la introducción del clorhidrato de lidocaína, se debe recopilar una anamnesis, en pacientes con quejas de arritmias en el pasado, el medicamento debe usarse con precaución.
Con la administración intramuscular de la solución, es posible un aumento en la concentración de creatinina, lo que puede causar un error en el diagnóstico de infarto agudo de miocardio.
Con anestesia local de tejidos con vascularización pronunciada (en particular, el cuello durante la cirugía en la glándula tiroides), se debe tener especial cuidado para evitar que la solución entre en los vasos.
La seguridad del uso de anestésicos del grupo amida en pacientes con tendencia a la hipertermia maligna es cuestionable. En este sentido, debe evitarse el uso de hidrocloruro de lidocaína en estos pacientes.
Se requiere especial cuidado en el caso de prescribir un medicamento a pacientes con hipotensión arterial, insuficiencia circulatoria, hipovolemia, insuficiencia renal y hepática.
En caso de disfunciones del sistema nervioso central que requieran el uso de narcóticos, el clorhidrato de lidocaína debe prescribirse con precaución, lo que se asocia con la aparición de efectos secundarios repentinos del sistema cardiovascular. Con el uso prolongado, es importante controlar el nivel de electrolitos en la sangre. En pacientes con tendencia a convulsiones, con hipoxia, estado de shock, el medicamento debe usarse con precaución.
Influencia en la capacidad para conducir vehículos y mecanismos complejos
Al conducir vehículos, los pacientes deben tener en cuenta que el clorhidrato de lidocaína tiene un efecto a corto plazo sobre la capacidad motora y la coordinación.
Si la anestesia local afecta la función de las partes del cuerpo utilizadas en este tipo de actividad, puede volver a conducir solo después de que las funciones de la parte anestésica del cuerpo se hayan restaurado por completo.
Aplicación durante el embarazo y la lactancia
El clorhidrato de lidocaína se usa con precaución durante el embarazo / lactancia.
No existe información adecuada sobre el uso de hidrocloruro de lidocaína en mujeres embarazadas. La sustancia atraviesa la placenta.
La lidocaína se utiliza en un gran número de mujeres en edad fértil y embarazadas. No existen datos sobre trastornos reproductivos en forma de aumento de la frecuencia de malformaciones o cualquier efecto directo / indirecto sobre el feto. Sin embargo, el riesgo para los humanos no se comprende completamente.
Si es necesario el uso a corto plazo en mujeres embarazadas, se debe realizar una evaluación cuidadosa de los beneficios esperados y los riesgos existentes. Con un bloqueo pudental o paracervical, aumenta el riesgo de trastornos fetales como taquicardia o bradicardia, lo que requiere un control de su frecuencia cardíaca.
Una pequeña cantidad de una dosis de lidocaína pasa a la leche materna. En el caso de usar el medicamento en las dosis recomendadas, es poco probable que el efecto en el niño. Sin embargo, durante la administración de clorhidrato de lidocaína a mujeres lactantes, se debe tener cuidado y se debe tener en cuenta la probabilidad de reacciones alérgicas en el niño.
Uso pediátrico
Solución de clorhidrato de lidocaína al 1%: el uso está contraindicado en niños menores de 1 año; los niños de 1 a 4 años se prescriben con extrema precaución.
Una solución de clorhidrato de lidocaína al 2% no está indicada para su uso en la práctica pediátrica.
Con insuficiencia renal
El clorhidrato de lidocaína se usa con precaución en caso de insuficiencia renal grave.
Por violaciones de la función hepática
El hidrocloruro de lidocaína se usa con precaución en caso de insuficiencia hepática grave.
Uso en ancianos
El medicamento debe usarse con precaución en pacientes de edad avanzada.
Interacciones con la drogas
Posibles reacciones de interacción del clorhidrato de lidocaína con otros medicamentos / preparaciones y otros tipos de interacciones:
- medicamentos con acción antiarrítmica (incluyendo disopiramida, amiodarona, quinidina, verapamilo, aymalina): el efecto cardiodepresivo aumenta (se observa una prolongación del intervalo QT; en casos raros, puede desarrollarse bloqueo AV o fibrilación ventricular) con el uso simultáneo con amiodarona, es posible el desarrollo de convulsiones;
- nortriptilina, clorpromazina, bupivacaína, petidina, quinidina, amitriptilina, disopiramida, imipramina: con el uso combinado, la concentración plasmática de lidocaína en sangre disminuye;
- fármacos curariformes: aumenta la relajación muscular (puede producirse parálisis de los músculos respiratorios);
- novocainamida, novocaína, procainamida: en el contexto del uso combinado, se puede observar excitación del sistema nervioso central, alucinaciones, delirio;
- vasoconstrictores (metoxamina, epinefrina, fenilefrina): estos fármacos ralentizan la absorción de lidocaína y prolongan su acción;
- etanol: se potencia el efecto inhibidor de la lidocaína sobre la respiración;
- cimetidina: el aclaramiento hepático de lidocaína disminuye (asociado a una disminución del metabolismo debido a la inhibición de la oxidación microsomal), su concentración y el riesgo de efectos tóxicos aumentan;
- β-bloqueantes: hay una desaceleración en el metabolismo de la lidocaína en el hígado, sus efectos (incluidos los tóxicos) aumentan y aumenta la probabilidad de desarrollar hipotensión arterial y bradicardia, se debe reducir la dosis de lidocaína;
- guanetidina, trimetafano, mecamilamina: con el uso simultáneo para anestesia epidural y espinal, aumenta el riesgo de hipotensión arterial severa y bradicardia;
- glucósidos cardíacos: su efecto cardiotónico se debilita;
- medicamentos para la anestesia (hexobarbital, tiopental de sodio por vía intravenosa): aumenta su efecto depresor en el centro respiratorio;
- procarbazina, furazolidona, selegilina (inhibidores de la monoaminooxidasa): aumenta el riesgo de hipotensión arterial, se prolonga el efecto anestésico local; no debe utilizarse el uso parenteral de lidocaína durante el tratamiento con inhibidores de la monoaminooxidasa;
- barbitúricos (fenobarbital), medicamentos con efecto anticonvulsivo: se acelera el metabolismo de la lidocaína en el hígado, disminuye su concentración en la sangre, aumenta el efecto cardiodepresor;
- fármacos con efectos hipnóticos o sedantes: se potencia el efecto depresor sobre el sistema nervioso de estos fármacos;
- glucósidos digitálicos: la lidocaína en el contexto de la intoxicación puede aumentar la gravedad de las manifestaciones del bloqueo AV;
- prenilamina: aumenta el riesgo de desarrollar arritmias ventriculares como piruetas;
- anticoagulantes (incluyendo heparina, warfarina, ardeparina, danaparoide, dalteparina, enoxaparina): aumenta el riesgo de hemorragia;
- morfina (analgésicos narcóticos): hay un aumento del efecto analgésico, posiblemente depresión respiratoria;
- acetazolamida, diuréticos de asa y tiazídicos: el efecto de la lidocaína disminuye, lo que se asocia con el desarrollo de hipopotasemia;
- polimixina B: en el contexto del uso combinado, se requiere el control de la función respiratoria;
- propafenona: aumenta la duración y la gravedad de los efectos secundarios del sistema nervioso central;
- rifampicina: su concentración en sangre puede disminuir;
- medicamentos que afectan la inducción microsomal de enzimas y el metabolismo hepático (por ejemplo, fenitoína): cuando se combinan, la eficacia de la lidocaína disminuye;
- mexiletina, noradrenalina: disminuye el aclaramiento de lidocaína, lo que aumenta la toxicidad, disminuye el flujo sanguíneo hepático;
- glucagón, izadrina: en el contexto del uso combinado, aumenta el aclaramiento de lidocaína;
- midazolam: aumenta la concentración plasmática de lidocaína en sangre;
- norepinefrina, relajantes musculares (por ejemplo, suxametonio): al interactuar con la lidocaína, se observa un efecto sinérgico;
- Fármacos que provocan un bloqueo de la transmisión neuromuscular: se potencia su efecto terapéutico, lo que se asocia a una disminución de la conducción de los impulsos nerviosos.
La concentración plasmática de lidocaína libre en sangre aumenta con la acidosis, mientras que existe la posibilidad de efectos tóxicos.
El clorhidrato de lidocaína para todos los tipos de analgésicos inyectables se puede usar en combinación con epinefrina (1 ÷ 50,000-1 ÷ 100,000); la solución se prepara según sea necesario, se añade 1 gota de solución de epinefrina al 0,1% a 5-10 ml de solución de lidocaína, excepto en los casos en que el efecto sistémico de la epinefrina (adrenalina) no sea deseable. A saber: con mayor sensibilidad a la epinefrina, hipertensión arterial, diabetes mellitus, glaucoma o la necesidad de un efecto anestésico a corto plazo. La epinefrina ralentiza la absorción de lidocaína y prolonga su acción.
Análogos
Los análogos de clorhidrato de lidocaína son lidocaína, xilocaína, Versatis, Dinexan, lidocaína-Vial, helicaína, lidocaína bufus, etc.
Términos y condiciones de almacenamiento
Almacenar en un lugar protegido de la luz a temperaturas de hasta 25 ° C. Mantener fuera del alcance de los niños.
La vida útil es de 3 años.
Condiciones de dispensación en farmacias
Dispensado por prescripción médica.
Comentarios de clorhidrato de lidocaína
Los pacientes dejan críticas en su mayoría positivas sobre el clorhidrato de lidocaína. El medicamento se usa con mayor frecuencia para anestesia local en combinación con antibióticos de cefalosporina de amplio espectro, cuyas inyecciones intramusculares son muy dolorosas y causan molestias en el lugar de la inyección. Está especialmente recomendado para el tratamiento de niños.
El anestésico se caracteriza por ser efectivo y seguro; se observa que el efecto analgésico se desarrolla rápidamente. Antes de inyectar una solución del medicamento con antibióticos, se recomienda probar la sensibilidad del cuerpo a la lidocaína, para evitar el desarrollo de reacciones de hipersensibilidad. Además, el clorhidrato de lidocaína se usa a menudo para el alivio urgente del dolor de muelas al realizar aplicaciones con un hisopo humedecido con una solución en la encía en el área de un diente enfermo. Y en traumatología se utiliza como anestesia de conducción económica y muy eficaz para la osteosíntesis.
Prácticamente no hay informes sobre el desarrollo de efectos secundarios, el costo del medicamento se considera asequible.
El precio del clorhidrato de lidocaína en farmacias
Se desconoce el precio del clorhidrato de lidocaína, ya que el medicamento no está disponible en farmacias.
El costo aproximado de los análogos:
- Lidocaína al 10%, aerosol medido (1 globo de 38 g cada uno) - 183 rublos;
- Lidocaína 100 mg / ml, solución inyectable (10 ampollas, 2 ml cada una) - 41 rublos;
- Lidocaína bufus 100 mg / ml, solución inyectable (10 ampollas, 2 ml cada una) - 58 rublos.

Maria Kulkes Periodista médica Sobre el autor
Educación: Primera Universidad Estatal de Medicina de Moscú que lleva el nombre de I. M. Sechenov, especialidad "Medicina general".
La información sobre el medicamento es generalizada, se proporciona solo con fines informativos y no reemplaza las instrucciones oficiales. ¡La automedicación es peligrosa para la salud!