- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
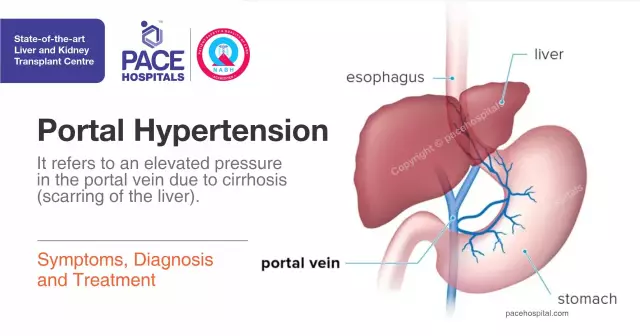
Síndrome de hipertensión portal
El contenido del artículo:
- Etiología y patogenia
- Clasificación
- Etapas
- Síntomas de hipertensión portal
- Diagnóstico
- Tratamiento de la hipertensión portal
- Pronóstico
- Vídeo
La hipertensión portal (síndrome de hipertensión portal) es una condición patológica que es causada por un aumento significativo de la presión en el sistema de la vena porta, una de las principales venas del hígado. Hay muchas razones para esto, pero las más comunes son la cirrosis del hígado, patologías vasculares del hígado, insuficiencia cardíaca descompensada, y mucho menos esquistosomiasis. Dado que el hígado es el órgano con la circulación sanguínea más masiva (el sistema de la vena porta y el hígado pueden depositar hasta la mitad del volumen sanguíneo total), la congestión dentro de este órgano parenquimatoso y los tejidos cercanos está plagada de consecuencias para todo el organismo.

El aumento de la presión en el sistema de la vena porta crea requisitos previos para el desarrollo de afecciones potencialmente mortales
La enfermedad también es peligrosa con complicaciones formidables en forma de encefalopatía hepática, trastornos circulatorios, intoxicación endógena, venas varicosas del esófago, hemorragia interna amenazante, flujo sanguíneo alterado del intestino; esto es solo una pequeña parte de lo que puede resultar de un aumento de la presión en la vena porta. Es positivo que en la mayoría de los casos la patología se desarrolle lentamente y sea crónica, y los médicos tengan tiempo suficiente para brindar asistencia.
Etiología y patogenia
¿Qué es la hipertensión portal? Para comprender el proceso de formación de la patología, debe saber que la vena porta es una de las venas más grandes e importantes del cuerpo. Está conectado por anastomosis con la vena cava, la densa red capilar del hígado, las venas hepáticas. Un aumento de la presión conduce a un aumento de la presión en todas las venas de la cavidad abdominal, venas safenas, en los vasos del bazo (la hipertensión suele ir acompañada de esplenomegalia - agrandamiento del bazo), la aparición de derrame no inflamatorio en la cavidad abdominal debido a la prevalencia de la presión arterial hidrodinámica sobre la presión oncótica, que debe mantenerse agua en el lecho vascular.
Los principales factores etiológicos que conducen a la hipertensión en la cuenca de la vena porta:
- Hepatitis de cualquier etiología: conduce a una inflamación masiva del parénquima hepático, el desarrollo de adherencias, una disminución en el área de paso efectivo de la sangre a través de los lóbulos hepáticos. Si la inflamación progresa, se observa necrosis de los hepatocitos y en su lugar se forma tejido conectivo que es incapaz de circular y actúa solo estructuralmente (pero no funcionalmente): cirrosis del hígado.
- Cirrosis hepática: puede ser causada por virus, bacterias, invasiones, la cirrosis alcohólica es común. Cuando la mayor parte del parénquima es reemplazado por tejido fibroso, el hígado deja de funcionar con toda su fuerza y el flujo sanguíneo no disminuye. La estructura densa no permite que pase el volumen requerido y aumenta la presión en la vena porta.
- Hepatosis grasa o degeneración grasa del hígado: el mecanismo de desarrollo es similar a la cirrosis, con la única diferencia de que, en lugar de tejido fibroso, la parte interna del órgano se reemplaza con tejido graso. También reduce el área efectiva del órgano y dificulta el paso de sangre a través de los acinos.
- Enfermedades que reducen la luz de la vena porta: afecciones tromboembólicas, anomalías vasculares congénitas, tumores que estrechan la luz de la vena.
- Fibrosis hepática portal.
La enfermedad se desarrolla en varias etapas, de las cuales un aumento de la presión dentro del propio hígado, un aumento de la resistencia vascular en los sinusoides y vénulas terminales, y los lóbulos hepáticos juegan un papel crítico. Un papel importante lo juega el daño bioquímico en el hígado por productos de descomposición y estancamiento, sustancias biológicamente activas de la sangre venosa, en particular, hemoglobina que se desintegra, así como edema de hepatocitos (células hepáticas).
El cuerpo puede compensar eficazmente un proceso patológico lento durante algún tiempo, cuando la circulación sanguínea se realiza a lo largo de rutas de derivación: derivaciones o colaterales. Pero luego el desbordamiento de las anastomosis portocava y portosistémica conduce a la inflamación varicosa de estas venas y otros vasos en su cuenca, ascitis y sangrado. Debido al hecho de que la circulación sanguínea no pasa por el hígado y es el órgano principal que purifica la sangre de sustancias extrañas (así como de productos metabólicos internos, xenobióticos: alcohol, drogas, etc.), todas estas sustancias ingresan a la libre circulación y luego a los órganos diana, en particular, el cerebro. Por lo tanto, la intoxicación del cuerpo está aumentando.
Los trastornos que afectan el metabolismo de las proteínas también son peligrosos, aunque no son primarios: el hígado sintetiza la mayor cantidad de proteínas en el cuerpo, por lo tanto, con sus enfermedades, el nivel de proteínas en la sangre disminuye y, con ellos, la presión oncótica, la inmunidad inespecífica, la capacidad de la sangre para coagular la hemostasia (coagulación). Por separado, vale la pena destacar un aumento en el bazo, a menudo asociado con un aumento de su función (hiperesplenismo), que está plagado de anemia y trombocitopenia.
Clasificación
La clasificación generalmente aceptada tiene en cuenta las condiciones que pueden provocar hipertensión en el sistema de la vena porta:
- Suprahepático: causado por una trombosis (obstrucción) de la vena esplénica o porta, que conduce a una acumulación de sangre en la vena porta a través de la anastomosis más cercana. Este tipo también incluye patologías congénitas, como la fístula aterovenosa.
- Hepático: en relación con el seno hepático, hay tres tipos: presinusoidal, sinusoidal (cirrótico) y postsinusoidal (debido a una enfermedad venooclusiva hepática). Con esta forma de la enfermedad, el propio hígado es la causa del estancamiento.
- Extrahepático: más común en niños en el contexto del síndrome de Budd-Chiari, que se manifiesta por trombosis de la vena hepática, endoflebitis obliterante de las venas hepáticas o patología cardíaca en forma de aumento de la presión hidrodinámica en sus cámaras y disminución del volumen efectivo del corazón.
Etapas
La clínica distingue 4 etapas de la patología, según la gravedad de las manifestaciones:
- la inicial, también es la etapa funcional, caracterizada por un ligero aumento de la presión en la vena porta, que puede disminuir después de un tiempo; no hay daño al órgano diana;
- grado 1, moderado o compensado: en este momento, el cuerpo todavía está lidiando con el flujo sanguíneo utilizando colaterales indirectas. Las venas del esófago están ligeramente dilatadas, no hay ascitis, es posible una ligera esplenomegalia;
- grado 2, pronunciado: caracterizado por esplenomegalia, una gran cantidad de signos clínicos, en particular, síndrome de edema, ascitis, hemorragias;
- grado 3, complicado: la hipertensión se complementa con sangrado de las venas del esófago, el estómago, el recto, las venas hemorroidales; Es posible una anemia grave. Es un estado terminal.
Síntomas de hipertensión portal
Los síntomas de la enfermedad varían con la compensación específica del paciente, la presión portal absoluta y las complicaciones.
Las primeras manifestaciones de la patología suelen ser trastornos digestivos, flatulencia, heces blandas, dolor en la región epigástrica izquierda y derecha, sensación de hinchazón y plenitud del abdomen. Caracterizado por la llamada debilidad hepática, fatiga, somnolencia.
Posteriormente se detecta esplenomegalia, que se determina mediante palpación. Un bazo agrandado puede causar dolor, presionar los órganos circundantes, sobrecargar su función, destruir plaquetas y eritrocitos a un ritmo elevado y, por lo tanto, causar anemia y trombocitopenia (por lo tanto, es obligatorio el nombramiento de un análisis de sangre general y bioquímico). Un número insuficiente de elementos conformados indica la progresión del proceso.

La "cabeza de Medusa" es uno de los signos característicos de la hipertensión en el sistema de la vena porta.
Un criterio de diagnóstico importante es la llamada cabeza de una medusa: un aumento en las venas safenas de la pared abdominal anterior, que contrasta con el patrón venoso tortuoso de la pared abdominal anterior. A menudo, este síntoma se acompaña de ascitis, que se puede determinar mediante el método de fluctuación, cuando el médico sacude la pared abdominal, por un lado, y con la otra mano siente una ola, el movimiento del líquido. Exteriormente, la ascitis se manifiesta por un aumento en el abdomen, adquiriendo una forma redondeada.
Un síntoma común de la hipertensión portal es la hemorragia interna que ocurre repentinamente sin motivo aparente. Es debido al sangrado que los pacientes a menudo buscan ayuda médica por primera vez. Puede ser sangrado de las venas del esófago (sangre roja, clara), estómago (la sangre en contacto con el ácido clorhídrico del jugo gástrico adquiere el color de los posos de café), hemorroides. Esta condición requiere una intervención quirúrgica.
El paciente tiene distrofia general (un aspecto característico de estos pacientes es un abdomen desproporcionadamente agrandado debido a la ascitis en el contexto de brazos y piernas delgados), una disminución de la masa muscular y debilidad muscular. El daño cerebral tóxico conduce a la encefalopatía: el paciente tiene mala articulación, responde preguntas de manera inapropiada, no recuerda bien, piensa en preguntas simples durante mucho tiempo, a menudo no comprende el significado de lo que se ha dicho.
Diagnóstico
El diagnóstico de la enfermedad es de múltiples etapas, en ausencia de complicaciones graves, junto con el tratamiento, se lleva a cabo en el departamento terapéutico, si lo hay, en cirugía. Primero, el médico examina, analiza el estado de la piel, las venas safenas del abdomen, una vista general de su pared anterior. Luego hace palpación y percusión: busca líquido libre en la cavidad abdominal, palpa la superficie y el borde del hígado, el bazo. Con esta patología, son duros, densos, afilados, a veces dolorosos. Después del examen físico, se procede a exámenes instrumentales y de laboratorio.
Se utilizan rayos X con contraste, por lo que es posible evaluar el estado del flujo sanguíneo hepático. En algunos casos, se usa gammagrafía hepática, este método es similar a la radiografía, solo un radiofármaco actúa como contraste.
Un método informativo es la ecografía abdominal, que le permite evaluar el tamaño, la estructura, la ecogenicidad del hígado, el bazo y los vasos cercanos. Un signo ecográfico de hipertensión es un aumento en el diámetro de las venas hepáticas, portal y vena cava. Si combina la ecografía con la ecografía Doppler, es posible evaluar a fondo el flujo sanguíneo y las condiciones hemodinámicas en vasos específicos.
Los estudios obligatorios son FGDS (fibrograstroduodenoscopy), sigmoidoscopy. Los métodos endoscópicos permiten evaluar el grado de daño de las venas de los órganos internos, su hinchazón y el riesgo de hemorragia.
El examen de laboratorio incluye, además de un análisis de sangre clínico, el estudio de coagulograma, marcadores de hepatitis, enzimas ALT, AST, su proporción, LDH de varias fracciones, inmunoglobulinas séricas.
Tratamiento de la hipertensión portal
El tratamiento comienza con el uso de agentes farmacológicos, cuya acción tiene como objetivo eliminar el líquido libre del cuerpo, expandir la luz de los vasos sanguíneos y mejorar la hemodinámica. Para ello, se prescriben betabloqueantes (Atenolol, Nebivalol), diuréticos (Furosemida, Lasix), inhibidores de la ECA (Captopril, Lisinopril), glicosaminoglicanos. Para el sangrado, se prescribe Telipressin o Vasopressin.
Es de vital importancia tratar la afección subyacente que causó la hipertensión.
En algunos casos, el efecto terapéutico es insuficiente y es necesaria una operación. Como regla general, la intervención quirúrgica tanto en adultos como en niños se realiza mediante el método laparoscópico.
¡Atención! Foto de contenido impactante.
Haga clic en el enlace para ver.
Para detener la hemorragia interna, recurren a la escleroterapia endoscópica, en la que se inyecta un medicamento en el vaso, lo que hace que las paredes vasculares se peguen. Esta manipulación cuenta con revisiones médicas que indican su alta eficacia. Además, en caso de sangrado, se realiza ligadura de vasos, es decir, ligadura de la vena sangrante.
Con ascitis severa, se realiza laparocentesis: extracción del líquido libre de la cavidad abdominal.
El principal método de tratamiento quirúrgico para la hipertensión portal es la creación de derivaciones artificiales para reducir la presión en la vena porta. Quizás la imposición de anastomosis portocava o mesentericocava artificiales, por las que circulará la sangre. Desafortunadamente, la funcionalidad del hígado no se puede restaurar con ninguno de los métodos existentes en la actualidad, por lo que todas las operaciones son de naturaleza paliativa.
Pronóstico
La esperanza de vida de los pacientes con esta patología es en promedio de 10 a 15 años después de una operación para imponer anastomosis artificiales. Esta es una cifra bastante alta considerando la escala del daño. Este período se puede extender mediante la prevención adecuada de complicaciones, terapia de apoyo y exámenes médicos regulares.
Las pautas clínicas son normalizar el régimen y la dieta diaria. Es necesario limitar el uso de sal y otros alimentos que aumentan la presión arterial. También es importante controlar el volumen de líquido consumido, sin exceder el volumen recomendado (establecido por el médico de forma individual). La actividad física intensa está estrictamente prohibida.
El factor letal suele ser la hemorragia interna; esta complicación representa más del 50% de las muertes en esta patología.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Nikita Gaidukov Sobre el autor
Educación: Estudiante de cuarto año de la Facultad de Medicina No. 1, especialidad en Medicina General, Universidad Médica Nacional de Vinnitsa. N. I. Pirogov.
Experiencia laboral: Enfermera del departamento de cardiología del Hospital Regional Tyachiv No. 1, genetista / biólogo molecular en el Laboratorio de Reacción en Cadena de la Polimerasa en VNMU que lleva el nombre N. I. Pirogov.
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.