- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
¿Puede la neumonía fluir sin temperatura?
El contenido del artículo:
- Clasificación de neumonía
- Etiología de la neumonía
- Patogenia de la neumonía
- El cuadro clínico de la neumonía.
- Diagnóstico
- Tratamiento
- Complicaciones
- Vídeo
La neumonía sin fiebre ocurre solo en casos raros. Esto generalmente se asocia con las características individuales del cuerpo o se observa en el contexto de violaciones de los procesos de termorregulación tanto en adultos como en niños. Además, el curso asintomático de la patología se puede observar en pacientes ancianos y seniles.

La neumonía sin fiebre es rara
Pero la mayoría de las veces, la enfermedad se acompaña de una reacción febril pronunciada e intoxicación, ya que se forma un foco de inflamación aguda en los pulmones, cuya causa son varios patógenos bacterianos y virales.
La neumonía es una enfermedad infecciosa e inflamatoria aguda caracterizada por lesiones focales de las partes respiratorias de los pulmones y avanza con fiebre severa, intoxicación, cambios clínicos y radiológicos.
Independientemente de si la patología se manifiesta por un aumento pronunciado de la temperatura corporal o no, prácticamente no difiere en etiología, patogénesis y terapia. Sin embargo, la forma latente de la enfermedad se considera más peligrosa, lo que lleva a la generalización de la inflamación con el desarrollo de complicaciones graves, que en la mayoría de los casos se asocia con un diagnóstico tardío y un inicio tardío del tratamiento.
Clasificación de neumonía
Según el factor etiológico, la neumonía se divide en los siguientes tipos:
- bacteriano;
- viral;
- ornitosis;
- rickettsial;
- micoplasma;
- hongos
- mezclado;
- alérgico o infeccioso-alérgico;
- neumonía de etiología desconocida.
Debido al hecho de que la verificación oportuna del agente causante de la enfermedad no siempre es posible, se ha adoptado una clasificación de trabajo de la neumonía, que se basa en el principio clínico y etiológico, teniendo en cuenta la situación de la epidemia y los factores de riesgo:
- neumonía adquirida en la comunidad;
- neumonía nosocomial adquirida (hospitalaria o nosocomial);
- neumonía en estados de inmunodeficiencia;
- neumonía por aspiración.

La neumonía hospitalaria se desarrolla durante la estadía del paciente en un centro médico por otra enfermedad.
La forma más común es la neumonía adquirida en la comunidad. Tiene el cuadro clínico más característico y está causado principalmente por bacterias. Muy a menudo, la patología ocurre en grupos cerrados (escolares, estudiantes, militares) y puede tener el carácter de un brote epidémico.
La neumonía hospitalaria es una neumonía que se desarrolla dentro de las 48 a 72 horas o más después de que un adulto o un niño ingresa en el hospital por otra enfermedad. La forma nosocomial de la enfermedad puede ser causada por operaciones previas, ventilación artificial de los pulmones, diversas manipulaciones endoscópicas y tratamiento previo con antibióticos de amplio espectro.
La neumonía, que se desarrolla en el contexto de un estado inmunológico alterado, ocurre en pacientes con SIDA (síndrome de inmunodeficiencia adquirida), pacientes con enfermedades sistémicas, así como en el contexto del tratamiento inmunosupresor.
La neumonía por aspiración puede ocurrir en personas que sufren de alcoholismo y adicción a las drogas, cuando se inhalan en los pulmones varias sustancias en un volumen masivo, como el vómito. Además, la enfermedad puede desarrollarse después de la anestesia, con depresión de la conciencia y en el contexto de reflujo gastroesofágico (reflujo inverso del contenido del estómago hacia el esófago).
Etiología de la neumonía
En la neumonía adquirida en la comunidad hasta en el 90% de los casos, los agentes causantes son: neumococo (Streptococcus pneumoniae), Haemophilus influenzae, Mycoplasma pneumoniae y Moraxella catarrhalis (Moraxella catarrhalis) - el patógeno, que es una microflora gramnegativa del coco tracto respiratorio. Con menos frecuencia, la clamidia o Klebsiella (palo de Friedlander) conduce al desarrollo de la enfermedad.
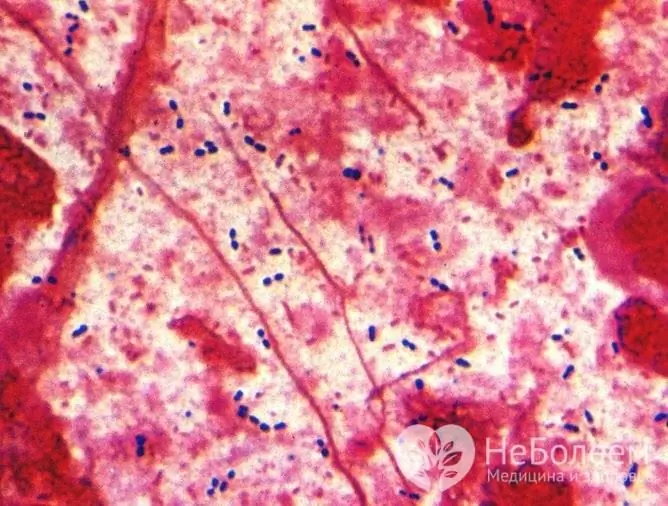
En el 90% de los casos de neumonía adquirida en la comunidad, el agente causante de la enfermedad son las bacterias, en particular el neumococo.
La neumonía nosocomial puede ser causada por enterobacterias, Pseudomonas aeruginosa, Staphylococcus aureus y anaerobios. Los mismos patógenos conducen al desarrollo de patología en pacientes con un estado de inmunodeficiencia. Los virus y los hongos también son el factor etiológico.
Entre los virus, los agentes causantes de la peste, la fiebre tifoidea, el sarampión, la rubéola, el citomegalovirus pueden ser la causa de la enfermedad.
Las bacterias anaerobias, la flora gramnegativa, Staphylococcus aureus actúan como un agente etiológico infeccioso en la neumonía por aspiración.
Durante una epidemia de influenza, es posible una infección combinada con una asociación de microorganismos viral-bacteriana.
Patogenia de la neumonía
Un microorganismo patógeno, que ingresa a los pulmones junto con el aire inhalado, aparece en la superficie de las células epiteliales del árbol bronquial y daña la membrana celular, contribuyendo a la formación de sustancias biológicamente activas: citocinas.
Las citocinas son marcadores de inflamación. Bajo su influencia, se produce la migración de macrófagos, neutrófilos y otras células involucradas en la reacción inflamatoria local al foco del daño.
Después de la invasión del patógeno, se producen endo y exotoxinas, los alvéolos y los bronquiolos se inflaman con el desarrollo de signos clínicos de la enfermedad.
Así, teniendo en cuenta la etiología y patogenia de la enfermedad, se puede concluir que la neumonía sin temperatura es prácticamente imposible. Y un aumento pronunciado de la temperatura corporal es un signo de inflamación: una reacción protectora y adaptativa del cuerpo en respuesta a la introducción de un agente extraño y daño tisular.
El cuadro clínico de la neumonía
Los síntomas de la enfermedad se combinan en varios síndromes:
- síndrome de intoxicación general: incluye debilidad general, debilidad, dolores de cabeza, dolor en músculos y articulaciones, dificultad para respirar, taquicardia, pérdida de apetito, palidez de la piel y membranas mucosas visibles;
- síndrome de cambios inflamatorios generales: incluye síntomas como fiebre hasta números febriles (por encima de 38,0 ° C), escalofríos;
- síndrome de cambios inflamatorios en el tejido pulmonar: el paciente tiene tos, hojas de esputo, la frecuencia y la naturaleza de los movimientos respiratorios cambian, hasta el inicio de la insuficiencia respiratoria;
- Síndrome de afectación de otros órganos y sistemas: una reacción inflamatoria sistémica o la propagación de una infección pueden provocar patología del sistema cardiovascular, órganos del tracto gastrointestinal, riñones y sistema nervioso.

Los síntomas pueden variar de un paciente a otro.
Los síntomas de la enfermedad pueden ser diferentes en personas de diferentes constituciones, edades, según el estado de reactividad del cuerpo, la presencia de enfermedades concomitantes de otros órganos y sistemas.
La gravedad de las violaciones caracteriza la gravedad de la patología: leve, moderada o grave.
Diagnóstico
Al hacer un diagnóstico, el médico se basa en las quejas del paciente, las manifestaciones clínicas de la enfermedad, los resultados de las pruebas y los estudios de rayos X.
Para hacer un diagnóstico, debe consultar a un médico y realizar la investigación necesaria.
Al examinar al paciente, hay un acortamiento del sonido de percusión, un aumento del temblor de la voz, la aparición de sibilancias húmedas. El lado afectado del pecho se retrasa al respirar.
El examen de rayos X le permite identificar una lesión en el segmento o lóbulo del pulmón correspondiente, para detectar derrame en la cavidad pleural.
En el análisis de sangre, se observan cambios en los parámetros sanguíneos de fase aguda: leucocitosis con un desplazamiento de leucocitos hacia la izquierda, un aumento de la VSG (velocidad de sedimentación globular), un aumento en la concentración de fibrinógeno, alfa2-globulinas y la aparición de proteína C reactiva.
Antes de la designación del tratamiento antibacteriano, se lleva a cabo un examen bacteriológico de esputo o lavados bronquiales, que permite detectar el patógeno y determinar su sensibilidad a los antibióticos.
Realizado adicionalmente:
- electrocardiografía (ECG): le permite evaluar el estado del miocardio;
- espirometría: necesaria para evaluar la función de la respiración externa y el estado de permeabilidad bronquial.
En algunos casos, se recomienda la broncoscopia y la tomografía computarizada para aclarar el diagnóstico.
Tratamiento
Los pacientes con neumonía están sujetos a hospitalización, pero es posible organizar un hospital en el hogar, siempre que se brinde atención completa y se observen todas las prescripciones del médico tratante.
Con un curso de neumonía sin complicaciones, el tratamiento se puede realizar en casa.
Se recomienda reposo en cama, abundante bebida, alimentos ricos en vitaminas y proteínas.
Un papel importante en el tratamiento de la neumonía pertenece a los medicamentos antibacterianos, que eliminan la causa que condujo al desarrollo de la enfermedad. Tienen un efecto bactericida y bacteriostático.
Se da preferencia a los antibióticos de amplio espectro, que se recetan hasta por 10 a 14 días. Los fármacos de elección son: Amoxiclav, Ceftriaxona, Azitromicina, Levofloxacina.
El tratamiento patogénico y sintomático tiene como objetivo mejorar la ventilación pulmonar y la circulación sanguínea, aumentando la capacidad inmunorreactiva del cuerpo, restaurando la permeabilidad bronquial deteriorada. Se prescriben agentes antiinflamatorios, desensibilizantes y antipiréticos.
Gracias a los expectorantes, luego a los medicamentos antitusivos, el paciente tose con esputo en el contexto del tratamiento antiinflamatorio y antibacteriano.
Complicaciones
Si la patología no se diagnostica o trata de manera oportuna, pueden desarrollarse complicaciones pulmonares y extrapulmonares. Esta situación es especialmente común en casos de inicio y curso atípicos de la enfermedad, incluida la neumonía sin fiebre.
Complicaciones mayores:
- formación de abscesos;
- pleuresía o empiema pleural;
- fijación del componente asmático;
- insuficiencia respiratoria aguda;
- choque tóxico infeccioso;
- miocarditis;
- endocarditis;
- meningitis;
- hepatitis;
- glomerulonefritis;
- septicemia.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Alina Ervasova Obstetra-ginecóloga, consultora Sobre el autor
Educación: Primera Universidad Estatal de Medicina de Moscú. ELLOS. Sechenov.
Experiencia laboral: 4 años de trabajo en práctica privada.
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.






