- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Histeroscopia

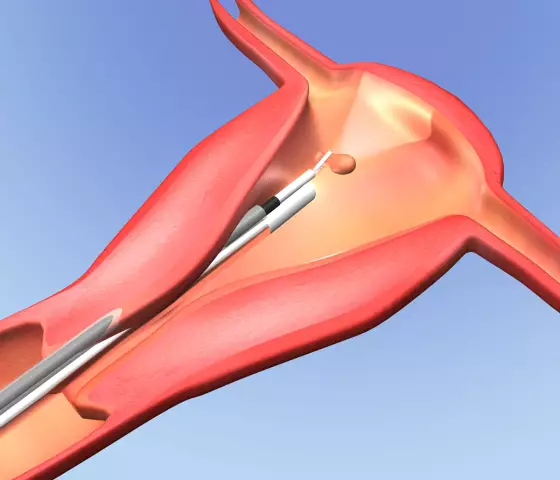
La histeroscopia es un examen de la cavidad uterina utilizando un aparato endoscópico especial (histeroscopio). El término histeroscopia proviene de las palabras hystero (útero) y scopy (mirada, examen). Esta manipulación se utiliza a menudo en ginecología ambulatoria y puede ser de naturaleza tanto diagnóstica como terapéutica (operativa). Después de la histeroscopia, la paciente puede ser enviada a casa de inmediato y, si el estudio fue diagnóstico, al día siguiente puede ir a trabajar.
En la práctica ginecológica, existen muchos métodos de diagnóstico diferentes (ultrasonido de la pelvis pequeña, legrado de diagnóstico, histerosalpingografía), pero solo la histeroscopia del útero le permite establecer con precisión el diagnóstico, tomar una biopsia del material (un trozo de tejido de la mucosa uterina) y, si es necesario, realizar medidas terapéuticas. La histeroscopia diagnóstica se realiza para aclarar el diagnóstico, la histeroscopia médica es una intervención ginecológica mínimamente invasiva, en la que es posible tratar diversas patologías del lado de la cavidad uterina (por ejemplo, extirpación de un pólipo).
Actualmente, la histeroscopia se puede realizar en un entorno hospitalario y en una clínica prenatal (o un centro privado). Esta manipulación debe ser realizada por un especialista que cuente con el certificado correspondiente. Con la histeroscopia de diagnóstico, se examina visualmente el estado del canal cervical (cuello uterino), la cavidad uterina y la boca de las trompas de Falopio. Si se detecta patología endometrial, es posible tomar una biopsia o realizar un legrado (curetaje de la cavidad uterina) para enviar el material de tejido resultante para un examen histológico. El alta después de la histeroscopia es de corta duración y no requiere tratamiento especial.
Indicaciones para la histeroscopia
La histeroscopia diagnóstica se realiza en los siguientes casos:
- Sangrado uterino anormal;
- Sospecha de endometriosis del útero, mioma submucoso, tumor del cuerpo uterino;
- Irregularidades menstruales, anomalías en el desarrollo del útero;
- Esterilidad;
- Cuerpos extraños de la cavidad uterina (por ejemplo, un dispositivo intrauterino, restos del óvulo después de la interrupción del embarazo);
- Controle el examen de la cavidad uterina después de la cirugía, legrado, aborto espontáneo y también después del tratamiento con medicamentos hormonales.
Indicaciones para la histeroscopia terapéutica del útero.
- Pólipos endometriales;
- Hiperplasia endometrial;
- Sinequias (adherencias) intrauterinas o tabique intrauterino;
- Mioma submucoso;
- Estrechamiento de la boca de las trompas de Falopio;
- Para realizar esterilización;
- Para retirar el anticonceptivo intrauterino (espiral).
Contraindicaciones
- Embarazo intrauterino (progresivo). En pacientes en edad fértil, se debe descartar la posibilidad de embarazo antes de realizar este procedimiento (prueba de embarazo o determinación de hCG en orina o sangre);
- Procesos inflamatorios agudos de los órganos pélvicos. La histeroscopia en la inflamación aguda puede provocar la propagación de infecciones, dolor crónico en el área pélvica, infertilidad;
- Sangrado uterino profuso;
- Cáncer avanzado establecido de útero o cuello uterino. Es técnicamente posible realizar una histeroscopia en el proceso oncológico de la pelvis pequeña, pero esto puede conducir a la diseminación de las células cancerosas hacia la cavidad abdominal;
- Estado grave del paciente como consecuencia de patología del sistema cardiovascular, respiratorio, nervioso, con enfermedades hepáticas y renales graves.
¿Cuándo se puede realizar una histeroscopia?
La histeroscopia diagnóstica se realiza antes del día 12 del ciclo menstrual (generalmente de 7 a 10 días), en la llamada fase proliferativa (cuando el endometrio se espesa bajo la influencia de las hormonas). En la fase secretora (la segunda mitad del ciclo menstrual), este examen no se lleva a cabo, ya que durante este período el estado del endometrio puede evaluarse incorrectamente.

En casos de emergencia y mientras se toman anticonceptivos hormonales, la histeroscopia se puede realizar en cualquier día del ciclo.
Anestesia
La mayoría de las pacientes experimentan dolor durante la histeroscopia, que puede interferir con un examen completo de la cavidad uterina. Recientemente, se ha dado preferencia a la histeroscopia del útero bajo anestesia local, pero es posible realizar manipulaciones bajo anestesia general (intravenosa).
Técnica de histeroscopia
Al realizar una histeroscopia, no se requiere la expansión del canal cervical, ya que el histeroscopio es lo suficientemente delgado como para pasar a la cavidad uterina. Durante el procedimiento, se inyecta un líquido estéril para que todas las paredes del útero estén accesibles para su inspección. El médico puede inspeccionar visualmente la cavidad uterina, grabar el procedimiento en video. Si se detecta una patología, se toma un trozo de tejido para una biopsia o se realizan otras manipulaciones. Por lo general, el procedimiento de histeroscopia dura de 10 a 30 minutos.
Complicaciones
Las complicaciones después de la histeroscopia son raras (menos del 1%). Sin embargo, el procedimiento es invasivo, por lo tanto, son posibles consecuencias negativas en forma de: perforación de la pared uterina, ruptura del cuello uterino, sangrado, exacerbación de un proceso inflamatorio crónico.
Alta después de la histeroscopia
Después de la histeroscopia, se puede observar secreción sanguinolenta del tracto genital. Casi siempre hay manchas escasas después de la histeroscopia durante varios días (generalmente 2-3). También es posible un dolor moderado en la parte inferior del abdomen en forma de espasmos (generalmente en 1-2 días).
Con el alta después de la histeroscopia, los tampones no deben usarse para prevenir el proceso inflamatorio. Además, el médico recomendará abstenerse de tener relaciones sexuales durante varios días (después de la histeroscopia diagnóstica) o 2-3 semanas (después del tratamiento).
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.