Entumecimiento de la pierna desde la cadera hasta la rodilla en el exterior
El contenido del artículo:
-
Las razones del desarrollo de parestesia.
- Trastornos transitorios de la sensibilidad
- Trastornos de sensibilidad prolongados
-
Neuropatía del nervio cutáneo externo del muslo.
- Mecanismo de desarrollo
- Factores provocadores
- Síndrome de Roth y embarazo
- Enfermedades que causan entumecimiento del muslo.
- Diagnóstico
- Tratamiento
- Vídeo
El entumecimiento de la pierna desde la cadera hasta la rodilla en el exterior es un trastorno sensorial llamado parestesia. La localización de parestesia en el área del muslo ocurre con bastante frecuencia y es consecuencia de diversos procesos patológicos en el cuerpo humano que afectan las estructuras nerviosas: tumores, infecciosos, neurodegenerativos, lesiones autoinmunes. Dado que la pérdida de sensibilidad no es una enfermedad independiente, la eliminación de este síntoma depende de la efectividad del tratamiento de la patología subyacente.

Muy a menudo, el entumecimiento de la pierna desde la cadera hasta la rodilla desde el exterior no está asociado con patologías y es transitorio.
Las razones del desarrollo de parestesia
Las parestesias en las extremidades inferiores se acompañan no solo de entumecimiento, sino también de hormigueo, ardor y dolor de intensidad variable. Estas sensaciones son de corta duración y pueden molestar al paciente durante mucho tiempo u ocurrir en forma de convulsiones. En consecuencia, los primeros se llamaron pasantes y los segundos, parestesias crónicas.
Trastornos transitorios de la sensibilidad
Si, después de un esfuerzo físico excesivo, una estadía prolongada en una posición incómoda, no se siente la superficie externa de la pierna derecha o el muslo de la pierna izquierda se adormece desde afuera, las razones de la pérdida de sensaciones son obvias. En este caso, el entumecimiento temporal es provocado por:
- violación de la circulación sanguínea local;
- compresión mecánica del nervio superficial;
- irritación de las terminaciones nerviosas con productos ácidos del metabolismo celular.
Tal violación de la sensibilidad no requiere medidas terapéuticas especiales y desaparece por sí sola. Para ello bastan el descanso, los cambios de posición corporal y un ligero masaje.
Trastornos de sensibilidad prolongados
Cuando la parte externa del muslo no se siente durante mucho tiempo, los cambios patológicos son más graves que con la parestesia pasajera. Pueden ser el resultado de una lesión primaria del sistema nervioso o ser consecuencia de una enfermedad prolongada. La parestesia crónica de las partes anterior y lateral de la extremidad inferior desde la cadera hasta la rodilla conduce a:
- neuropatía del nervio cutáneo externo del muslo;
- osteocondrosis de la columna lumbar;
- hernia intervertebral de la región lumbosacra;
- artritis de la articulación de la cadera;
- artrosis deformante de la articulación de la cadera;
- esclerosis múltiple;
- neuropatía diabética;
- aterosclerosis de los vasos de las extremidades inferiores;
- polineuropatía alcohólica;
- lesión en la articulación de la cadera;
- proceso tumoral.
Los diversos mecanismos de acción de estos factores negativos se reducen en última instancia a un cambio en los procesos metabólicos en el tejido nervioso y a una violación de la conducción de los impulsos nerviosos.
Neuropatía del nervio cutáneo externo del muslo
La neuropatía del nervio cutáneo externo del muslo se refiere a los síndromes de túnel del daño del nervio periférico. En la literatura médica, puede encontrar varios sinónimos para el nombre de esta dolencia: meralgia parestésica, síndrome del nervio cutáneo lateral del muslo, síndrome de Roth, enfermedad de Roth-Bernhardt.
Mecanismo de desarrollo
El nervio y sus ramas que llegan a la articulación de la rodilla inervan la superficie femoral externa y en parte la anterior. La parte más vulnerable del nervio es el lugar de su salida de la cavidad pélvica: por encima de la espina ilíaca anterosuperior o por debajo del ligamento inguinal. Está allí o en el túnel formado por la membrana del tejido conectivo de los músculos del muslo, y se produce su compresión, provocando el desarrollo del síndrome.
La neuropatía se manifiesta por entumecimiento, hormigueo, dolor en la superficie anterolateral del muslo, con aumento del estrés y síndrome de dolor intenso, una violación de la marcha. La enfermedad de Roth-Bernhardt se presenta principalmente en personas de mediana edad y ancianos, y la incidencia en los hombres es tres veces mayor que en las mujeres.
¿Por qué la meralgia parestésica se desarrolla con más frecuencia después de 50 años? Esto se debe a cambios degenerativos relacionados con la edad en el tejido nervioso debido a:
- flujo venoso obstruido;
- inferioridad de la red capilar;
- desordenes metabólicos.
Factores provocadores
Las quejas comienzan a aparecer cuando el efecto de compresión del factor provocador se vuelve crítico. La compresión en la ingle o en el nivel del músculo ilíaco puede resultar de:
- usar corsé, cinturón apretado, ropa interior demasiado ajustada;
- depósito excesivo de grasa en la parte inferior de la pared abdominal anterior y los muslos (lejías);
- hemorragia retroperitoneal;
- proceso tumoral;
- infiltración inflamatoria de la cavidad abdominal;
- Intervención quirúrgica en los órganos abdominales.
Síndrome de Roth y embarazo
La compresión de las fibras nerviosas a nivel del ligamento inguinal es una causa común de neuropatía durante la gestación. Durante el embarazo, aumentan la flexión de la columna en la columna lumbar, el ángulo de inclinación de la pelvis y la extensión de la articulación de la cadera. Todo esto provoca tensión en el ligamento y compresión del nervio.
El síndrome de Roth es una de las causas más comunes, pero no la única, de entumecimiento en la pierna desde la articulación de la cadera hasta la rodilla.
Enfermedades que causan entumecimiento del muslo
La pérdida de sensibilidad de las extremidades inferiores es posible con la conducción nerviosa alterada que acompaña a diversas enfermedades.
| Enfermedad | Manifestaciones | Cambios patologicos |
| Osteocondrosis de la columna lumbosacra | El dolor y las parestesias se extienden desde la parte inferior de la espalda hasta la nalga a lo largo del borde externo del muslo, la superficie lateral de la parte inferior de la pierna hasta la parte posterior del pie y el dedo gordo del pie. | Lesión degenerativa-distrófica de los discos intervertebrales ubicados entre los cuerpos vertebrales: desgaste bajo la influencia del estrés, efectos traumáticos elevados y a largo plazo. |
| Hernia intervertebral en la columna lumbosacra | Entumecimiento, hormigueo, debilidad en el miembro inferior. Dolor de intensidad variable, que se irradia a la nalga, a lo largo de la superficie externa posterior del muslo y la parte inferior de la pierna en el lado afectado. Posible disfunción de los órganos pélvicos. | Protuberancia del disco intervertebral entre los cuerpos vertebrales asociada con el desplazamiento del núcleo pulposo del disco y la ruptura del anillo fibroso. Conduce a la compresión de las raíces nerviosas y los vasos sanguíneos. |
| Artritis de la articulación de la cadera | Dolor, alteraciones sensoriales en la ingle, muslo lateral, nalga, limitación del rango de movimiento, dificultad para caminar. | Proceso inflamatorio de diversas etiologías (reumatoide, reactivo, infeccioso, psoriásico), que afecta el tejido conectivo en el área de la articulación de los huesos pélvico y fémur. |
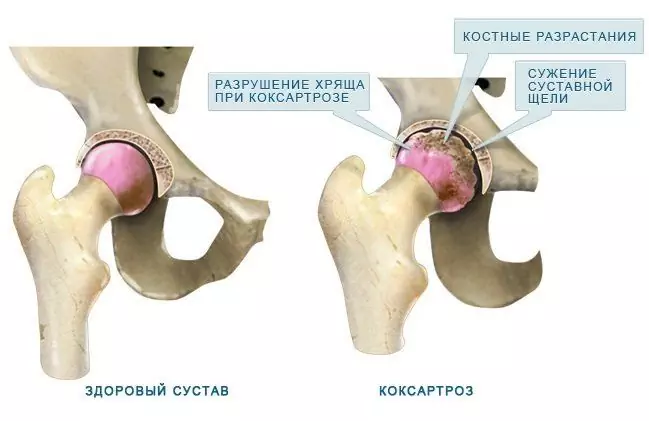
| Coxartrosis (artrosis deformante, osteoartritis de la articulación de la cadera) | Dolor en las articulaciones, desde la ingle hasta la rodilla, rigidez de movimientos, parestesia, alteración de la marcha, cojera, atrofia de los músculos del muslo, acortamiento de la extremidad del lado afectado. | Cambios degenerativos-distróficos en el cartílago hialino de las superficies articulares. |
| Esclerosis múltiple | Parestesias, violación de la sensibilidad profunda y superficial: disminución de las sensaciones vibratorias, táctiles, sensación de presión en una o más extremidades. | Daño a la vaina de mielina de las fibras nerviosas en el cerebro y la médula espinal: la formación de focos de esclerosis (placas) con el reemplazo del tejido nervioso normal por tejido conectivo. |
| Neuropatía diabética periférica | Entumecimiento, sensación de ardor, hormigueo, disminución o pérdida de temperatura, sensibilidad al dolor primero en los pies, luego en las extremidades proximales. | Trastornos metabólicos, daño a los vasos sanguíneos pequeños. El proceso patológico afecta a todas las fibras nerviosas: sensoriales, motoras y vegetativas. |
| Ateroesclerosis obliterante de los vasos de las extremidades inferiores. | Escalofrío, entumecimiento de las extremidades, claudicación intermitente; trastornos tróficos: decoloración de la piel, atrofia del tejido subcutáneo, úlceras, gangrena seca. | Violación del metabolismo de lípidos y proteínas en las arterias de tipo elástico y músculo-elástico, acompañada de la deposición de colesterol y algunas fracciones de lipoproteínas en la luz de los vasos, lo que conduce a insuficiencia circulatoria. |
| Polineuropatía alcohólica | Alteraciones sensoriales, que se manifiestan por una sensación de entumecimiento, escalofríos; edema de las extremidades distales, cambios de color y temperatura; dolor en los músculos de la pantorrilla, debilidad, parálisis. | El efecto tóxico del alcohol y sus metabolitos sobre los procesos metabólicos en las fibras nerviosas: axonopatía (daño a los procesos largos de las células nerviosas) con daño secundario a la vaina de mielina. |
Diagnóstico
El diagnóstico de la enfermedad que condujo al desarrollo de entumecimiento de la pierna desde la cadera hasta la rodilla en el exterior generalmente lo realiza un neurólogo. Los datos del historial médico y del examen neurológico se pueden complementar con:
- Radiografía de la columna, articulación de la cadera;
- imágenes de resonancia magnética de la columna, articulación de la cadera, cerebro;
- examen de ultrasonido de la cavidad abdominal, pelvis pequeña, articulación de la cadera;
- Dopplerografía por ultrasonido de los vasos de las extremidades inferiores;
- examen de laboratorio (análisis de sangre clínicos detallados, bioquímicos).

Si se requiere un diagnóstico preciso, se realiza una resonancia magnética de la extremidad afectada
Pueden ser necesarias consultas de especialistas: cirujano vascular, neurocirujano, ortopedista, terapeuta, endocrinólogo, reumatólogo, etc.
Tratamiento
Un requisito previo para lograr un efecto positivo de la terapia para la parestesia crónica es la eliminación de la causa inmediata que condujo a su desarrollo. Es necesario tratar de forma compleja, utilizando métodos de medicación, fisioterapia y reflexología. El resultado se consigue mediante:
- dieta equilibrada;
- normalización del peso corporal;
- dejar de fumar;
- eliminación de alcohol;
- ejercicio terapéutico, especialmente nadar y caminar.
Cuanto antes el paciente solicite atención médica calificada, más exitoso y económico será el tratamiento.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Anna Kozlova Periodista médica Sobre el autor
Educación: Universidad Estatal de Medicina de Rostov, especialidad "Medicina general".
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.