- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Cirrosis
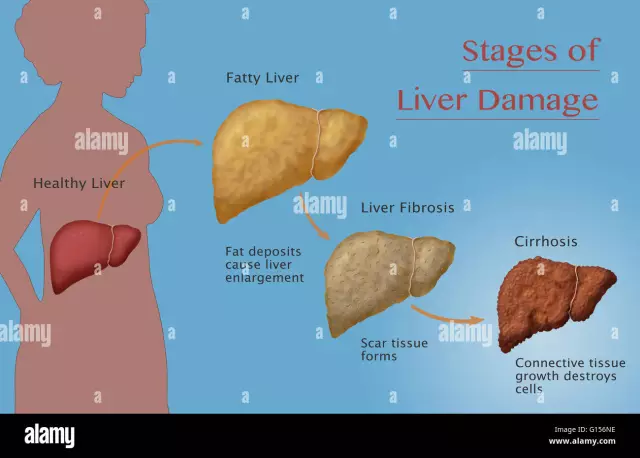
La cirrosis es la etapa terminal de la enfermedad hepática grave, en la que la estructura del hígado se degenera, el tejido normal es reemplazado por crecimientos fibrosos, la muerte de los hepatocitos, como resultado de lo cual el hígado pierde gradualmente sus funciones. En este caso, los signos más importantes de cirrosis son la participación de todo el tejido hepático en el proceso patológico, una violación de su estructura lobular y la hipertensión portal.
Las personas de cualquier edad pueden contraer cirrosis, la mayoría de las veces la enfermedad afecta a personas de 35 a 55 años. Los hombres se enferman con más frecuencia, lo que se asocia con una gran proporción de cirrosis de origen alcohólico.
Causas de la cirrosis

La cirrosis es una enfermedad polietiológica, lo que significa que muchas razones pueden conducir a ella. Las causas más comunes de cirrosis incluyen las siguientes:
- Alcoholismo crónico;
- Hepatitis viral, especialmente hepatitis C;
- Diabetes;
- Tirotoxicosis;
- Violación de la salida de bilis de los conductos biliares (coleostasis crónica);
- Hepatitis de origen no viral (tóxico-alérgico);
- Intoxicación crónica del cuerpo con ciertos compuestos químicos, incluidos medicamentos.
Además, la cirrosis puede ser causada por cierto tipo de patología cardiovascular, procesos autoinmunes, trastornos metabólicos (degeneración grasa del hígado), hemocromatosis y algunas otras enfermedades hereditarias, así como una infección específica (sífilis, brucelosis, etc.). Además, hay cirrosis, cuya causa no se puede encontrar.
Tipos y etapas de la cirrosis
Dependiendo de la causa de la cirrosis, puede ser primaria, desarrollada como patología independiente, o secundaria, que es síntoma de una enfermedad general, como en la diabetes o la sífilis.
Dependiendo de los signos morfológicos de la cirrosis, existen:
- Cirrosis portal;
- Cirrosis biliar;
- Cirrosis posnecrótica;
- Mezclado.
De acuerdo con la actividad del curso del proceso, la cirrosis es activa e inactiva.
Según el tipo de nodos:
- Cirrosis nodular pequeña;
- Cirrosis nodular grande;
- Mezclado.
En el proceso crónico, se distinguen las siguientes etapas de la cirrosis:
- La etapa inicial de la cirrosis o la etapa de compensación. La destrucción de los vasos y el parénquima está mal expresada, el inicio del proceso inflamatorio-necrótico;
- Etapa de subcompensación. El aumento de los procesos destructivos, el reemplazo gradual del parénquima con tejido fibroso, sin embargo, en esta etapa de la cirrosis, la mayoría de las funciones hepáticas se conservan debido a los hepatocitos restantes;
- Descompensación. Esta es la etapa terminal de la cirrosis, en la que hay una degeneración casi completa del hígado con pérdida de sus funciones.
Los síntomas de la cirrosis

La cirrosis se desarrolla durante mucho tiempo, durante meses o años. El brillo de las manifestaciones clínicas depende de la etapa de la cirrosis, así como del grado de actividad del proceso. Al mismo tiempo, los primeros síntomas de la cirrosis, por regla general, pasan desapercibidos, especialmente en el contexto de una patología ya existente.
Los primeros signos de cirrosis incluyen síndrome asténico: aumento de la fatiga, malestar general, debilidad, dificultad para concentrarse y disminución del apetito. Los primeros síntomas notorios de la cirrosis suelen ser los siguientes: coloración amarillenta de la piel, picazón en la piel, enrojecimiento de las palmas, fiebres recurrentes, náuseas, sensación de pesadez en la parte superior del abdomen, sensación de plenitud en el estómago después de una pequeña cantidad de comida, pérdida de peso, susceptibilidad a enfermedades infecciosas. Los signos característicos de la cirrosis incluyen un aumento y endurecimiento visible y tangible del hígado, a veces incluso al tacto se determina su densa estructura irregular.
Otro síntoma de la cirrosis es el agrandamiento abdominal debido a la acumulación de líquido libre en la cavidad abdominal (ascitis). El agrandamiento abdominal también llama la atención porque ocurre en el contexto de una pérdida de peso significativa.
A medida que se desarrolla el proceso, se unen los síntomas de cirrosis debida a hipertensión portal. Aparecen venas en el cuerpo, aparecen hemorragias nasales, pueden aparecer hemorroides. Es necesario resolver la pregunta: cómo tratar las hemorroides. Un signo de cirrosis en la etapa desarrollada es la turbidez y el oscurecimiento de la orina, mientras que las heces, por el contrario, se vuelven más claras.
Diagnóstico de cirrosis
El diagnóstico de cirrosis se realiza sobre la base de la anamnesis, el estudio del cuadro clínico de la enfermedad, así como los datos de estudios de laboratorio e instrumentales. La peculiaridad de la cirrosis es que las pruebas bioquímicas (pruebas de función hepática) pueden no mostrar desviaciones significativas de la norma durante mucho tiempo.
Se utilizan los siguientes métodos de hardware para diagnosticar la cirrosis:
- Examen de rayos X del hígado;
- Ultrasonido;
- Ecografía Doppler de las venas hepática, porta y esplénica;
- Gammagrafía hepática con radionúclidos;
- Tomografía computarizada o resonancia magnética del hígado;
- Biopsia hepática percutánea.
En casos dudosos, se utiliza un examen laparoscópico.
Tratamiento de cirrosis
El tratamiento de la cirrosis debe ser activo e inmediato, pero los cambios cirróticos en el hígado son irreversibles. El objetivo del tratamiento de la cirrosis es mantener una calidad de vida aceptable para el paciente y detener la progresión de la enfermedad.
El tratamiento de la cirrosis comienza con la eliminación del principal factor dañino, si es posible (por ejemplo, el cese completo de la ingesta de alcohol). En la etapa de síntomas agudos, el reposo en cama es necesario, en el futuro, la actividad física debe ser suave. Los principios fundamentales del tratamiento de la cirrosis son la terapia dietética y la normalización del estilo de vida.
La dieta para la cirrosis consiste en limitar los productos proteicos, las proteínas animales se reemplazan por vegetales, uno o dos días a la semana deben ser libres de proteínas. El uso de sal es limitado, así como productos que contengan soda o levadura, alimentos grasos, alimentos enlatados. Las comidas deben ser fraccionadas, en pequeñas porciones, 5-6 veces al día.

El tratamiento farmacológico de la cirrosis consiste en el uso de fármacos que compensan los trastornos existentes para aliviar la exacerbación y reducir la actividad del proceso (tratamiento sintomático de la cirrosis). En caso de bloqueo mecánico del tracto biliar, se realiza la extracción quirúrgica del obstáculo (eliminación de cálculos, eliminación de estenosis), en caso de sangrado de las venas dilatadas del estómago y el esófago en la etapa de subcompensación, también se utiliza la intervención quirúrgica.
En caso de cirrosis inactiva, se recomienda un tratamiento en un sanatorio, cursos de terapia de fortalecimiento general una o dos veces al año, así como una supervisión médica regular.
Pronóstico de cirrosis
El pronóstico depende de la etapa de la cirrosis y la actividad del proceso, así como de la seriedad con la que el paciente se toma el tratamiento de la cirrosis y la adherencia a la dieta. En el caso de la disciplina del paciente y la inactividad del proceso, que se detectó relativamente temprano, es posible mantener la cirrosis en la etapa de compensación durante muchos años. Con cirrosis activa en la etapa de subcompensación, así como con cirrosis descompensada, el pronóstico es malo.
Video de YouTube relacionado con el artículo:
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!