- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Aracnoiditis
El contenido del artículo:
- Causas y factores de riesgo
- Formas de la enfermedad
- Síntomas
- Diagnóstico
- Tratamiento
- Posibles complicaciones y consecuencias.
- Pronóstico
- Prevención
La aracnoiditis es una inflamación serosa (no purulenta) de la membrana aracnoidea de la médula espinal o el cerebro.
La membrana aracnoidea es un revestimiento delgado de tejido conectivo ubicado entre la piamadre dura externa e interna. Entre las membranas aracnoideas y blandas, el espacio subaracnoideo (subaracnoideo) contiene líquido cefalorraquídeo: líquido cefalorraquídeo, que mantiene la constancia del entorno interno del cerebro, lo protege de lesiones y asegura el curso fisiológico de los procesos metabólicos.
Con la aracnoiditis, la membrana aracnoidea se engrosa, pierde su transparencia y adquiere un color gris blanquecino. Se forman adherencias y quistes entre él y la capa blanda, interrumpiendo el movimiento del líquido cefalorraquídeo en el espacio subaracnoideo. La restricción de la circulación del líquido cefalorraquídeo conduce a un aumento de la presión intracraneal, desplazamiento y agrandamiento de los ventrículos del cerebro.

Aracnoiditis: inflamación serosa de la membrana aracnoidea del cerebro o la médula espinal
La membrana aracnoidea no tiene vasos sanguíneos propios, por lo que su inflamación aislada es formalmente imposible; el proceso inflamatorio es una consecuencia de la transición de la patología de las membranas vecinas. En este sentido, recientemente se ha cuestionado la legalidad del uso del término "aracnoiditis" en la medicina práctica: algunos autores sugieren considerar la aracnoiditis como un tipo de meningitis serosa.
Sinónimo: leptomeningitis, meningopatía adhesiva.
Causas y factores de riesgo
La aracnoiditis se refiere a enfermedades polietiológicas, es decir, puede aparecer bajo la influencia de varios factores.
El papel principal en el desarrollo de la aracnoiditis se asigna a las reacciones autoinmunes (autoalérgicas) en relación con las células de la piamadre, el plexo coroideo y el tejido que recubre los ventrículos cerebrales, que surgen de forma independiente o como resultado de procesos inflamatorios.
Muy a menudo, la aracnoiditis se desarrolla como resultado de las siguientes enfermedades:
- infecciones agudas (gripe, sarampión, escarlatina, etc.);
- reumatismo;
- amigdalitis (inflamación de las amígdalas);
- inflamación de los senos paranasales (sinusitis, sinusitis frontal, etmoiditis);
- inflamación del oído medio;
- inflamación de los tejidos o membranas del cerebro (meningitis, encefalitis).
Factores de riesgo:
- trauma pasado (aracnoiditis postraumática);
- intoxicación crónica (alcohol, sales de metales pesados);
- exposición a riesgos laborales;
- procesos inflamatorios crónicos de los órganos ENT;
- trabajo físico duro en condiciones climáticas adversas.
La enfermedad generalmente se desarrolla a una edad temprana (hasta los 40 años), más a menudo en niños y personas expuestas a factores de riesgo. Los hombres se enferman 2 veces más a menudo que las mujeres. No es posible descubrir la causa de la enfermedad en el 10-15% de los pacientes.
Formas de la enfermedad
Dependiendo del factor causante, la aracnoiditis es:
- verdadero (autoinmune);
- residual (secundario), que surge como una complicación de enfermedades pasadas.
Para la participación del sistema nervioso central:
- cerebral (cerebro involucrado);
- espinal (la médula espinal está involucrada).
Según la localización predominante del proceso inflamatorio en el cerebro:
- convexital (en la superficie convexa de los hemisferios cerebrales);
- basilar o basal (óptico-quiasmal o interpeduncular);
- fosa craneal posterior (ángulo pontocerebeloso o cisterna magna).
Por la naturaleza del flujo:
- subagudo
- crónico.
En términos de prevalencia, la aracnoiditis puede ser difusa y limitada.
Por características patomorfológicas:
- adhesivo;
- cístico;
- adhesivo quístico.
Síntomas
La aracnoiditis procede, por regla general, de forma subaguda, con una transición a una forma crónica.
Las manifestaciones de la enfermedad se forman a partir de síntomas cerebrales y locales generales, que se presentan en varias proporciones, según la localización del proceso inflamatorio.
En el corazón del desarrollo de los síntomas cerebrales se encuentran los fenómenos de hipertensión intracraneal e inflamación de la membrana interna de los ventrículos del cerebro:
- un dolor de cabeza intenso, a menudo por la mañana, dolor al mover los globos oculares, esfuerzo físico, tos, puede ir acompañado de ataques de náuseas;
- episodios de mareos;
- ruido, zumbido en los oídos;
- intolerancia a la exposición a estímulos excesivos (luz brillante, sonidos fuertes);
- meteosensibilidad.

Con la aracnoiditis, se producen fuertes dolores de cabeza explosivos por la mañana
La aracnoiditis se caracteriza por crisis licorodinámicas (alteraciones agudas en la circulación del líquido cefalorraquídeo), que se manifiestan por un aumento de los síntomas cerebrales. Dependiendo de la frecuencia, las crisis se distinguen en raras (1 vez al mes o menos), frecuencia media (2 a 4 veces al mes), frecuentes (semanalmente, a veces varias veces a la semana). La gravedad de las crisis de LCR varía de leve a grave.
Las manifestaciones locales de la aracnoiditis son específicas para una localización específica del proceso patológico.
Síntomas focales de inflamación convexital:
- temblores y tensión en las extremidades;
- cambio en la marcha;
- limitación de la movilidad en una extremidad individual o en la mitad del cuerpo;
- disminución de la sensibilidad;
- convulsiones epilépticas y jacksonianas.
Síntomas locales de la aracnoiditis basilar (la más común es la aracnoiditis óptico-quiasmal):
- la aparición de imágenes extrañas ante los ojos;
- disminución progresiva de la agudeza visual (más a menudo bilateral, que dura hasta seis meses);
- pérdida concéntrica (con menos frecuencia, bitemporal) de los campos visuales;
- escotomas centrales unilaterales o bilaterales.
Síntomas locales de lesiones de la aracnoides en la fosa posterior:
- inestabilidad e inestabilidad de la marcha;
- la incapacidad de producir movimientos sincronizados combinados;
- pérdida de la capacidad de realizar rápidamente movimientos opuestos (flexión y extensión, girar hacia adentro y hacia afuera);
- inestabilidad en la posición de Romberg;
- temblor de los globos oculares;
- violación de la prueba del dedo;
- paresia de los nervios craneales (más a menudo - abducens, facial, auditivo y glosofaríngeo).

La inestabilidad e inestabilidad de la marcha ocurre con la aracnoiditis de la fosa craneal posterior.
Además de los síntomas específicos de la enfermedad, las manifestaciones del síndrome asténico alcanzan una gravedad significativa:
- debilidad general desmotivada;
- violación del régimen de "sueño - vigilia" (somnolencia durante el día e insomnio por la noche);
- deterioro de la memoria, disminución de la concentración;
- disminución del rendimiento;
- aumento de la fatiga;
- labilidad emocional.
Diagnóstico
La inflamación de la membrana aracnoidea del cerebro se diagnostica comparando el cuadro clínico de la enfermedad y los datos de estudios adicionales:
- radiografía simple del cráneo (signos de hipertensión intracraneal);
- electroencefalografía (cambio en los parámetros bioeléctricos);
- estudios de líquido cefalorraquídeo (un número moderadamente aumentado de linfocitos, a veces una pequeña disociación proteína-célula, pérdida de líquido bajo presión aumentada);
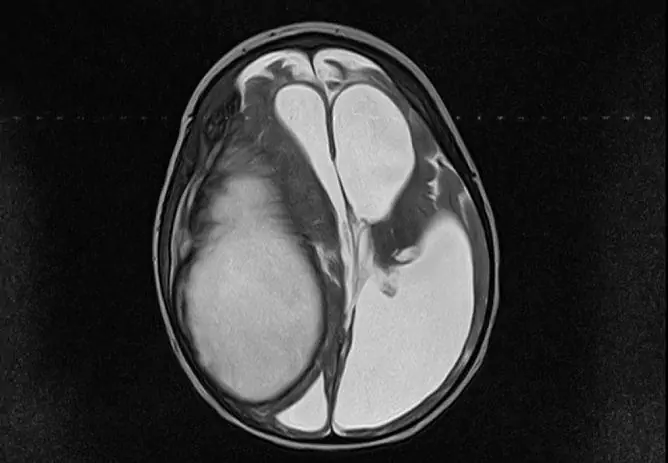
- tomografía (computación o resonancia magnética) del cerebro (expansión del espacio subaracnoideo, ventrículos y cisternas del cerebro, a veces quistes en el espacio intratecal, procesos adhesivos y atróficos en ausencia de cambios focales en la sustancia cerebral).

Para diagnosticar la aracnoiditis, se realizan radiografías del cráneo, tomografía computarizada, resonancia magnética.
Tratamiento
La terapia compleja de la aracnoiditis incluye:
- agentes antibacterianos para eliminar la fuente de infección (otitis media, amigdalitis, sinusitis, etc.);
- desensibilizantes y antihistamínicos;
- agentes absorbibles;
- fármacos nootrópicos;
- metabolitos;
- medicamentos que reducen la presión intracraneal (diuréticos);
- anticonvulsivos (si es necesario);
- terapia sintomática (según indicaciones).
Posibles complicaciones y consecuencias
La aracnoiditis puede tener las siguientes formidables complicaciones:
- hidrocefalia persistente;
- deterioro progresivo de la visión, hasta pérdida completa;
- ataques de epilepcia;
- parálisis, paresia;
- trastornos cerebelosos.
Pronóstico
El pronóstico de vida suele ser bueno.
El pronóstico para la actividad laboral es desfavorable con crisis progresiva, ataques epilépticos y discapacidad visual progresiva. Los pacientes se reconocen como inválidos de los grupos I-III, según la gravedad de la afección.
Los pacientes con aracnoiditis están contraindicados para trabajar en condiciones meteorológicas adversas, en habitaciones ruidosas, en contacto con sustancias tóxicas y en condiciones de presión atmosférica alterada, así como trabajos asociados a vibraciones constantes y cambios de posición de la cabeza.
Prevención
Para fines de prevención, necesita:
- saneamiento oportuno de focos de infección crónica (dientes cariados, sinusitis crónica, amigdalitis, etc.);
- tratamiento de seguimiento completo de enfermedades infecciosas e inflamatorias;
- control del estado funcional de las estructuras cerebrales después de una lesión cerebral traumática.
Video de YouTube relacionado con el artículo:

Olesya Smolnyakova Terapia, farmacología clínica y farmacoterapia Sobre el autor
Educación: superior, 2004 (GOU VPO "Kursk State Medical University"), especialidad "Medicina general", título "Doctor". 2008-2012 - Estudiante de posgrado del Departamento de Farmacología Clínica, KSMU, Candidato de Ciencias Médicas (2013, especialidad "Farmacología, Farmacología Clínica"). 2014-2015 - reciclaje profesional, especialidad "Gestión en educación", FSBEI HPE "KSU".
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!