- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Verruga plantar en un niño
El contenido del artículo:
- Las razones
- Síntomas
-
Tratamiento
Métodos de medicina tradicional
- Vídeo
La verruga plantar en un niño pertenece a patologías cutáneas proliferativas benignas y es de origen infeccioso. Características de la enfermedad:
- Con mayor frecuencia, las verrugas plantares se presentan en niños mayores de 10 años, pero la aparición es posible en otros períodos de edad.
- La principal vía de transmisión es el contacto domiciliario (piscina, gimnasio). Hasta el 80% de todos los casos se asocian a microtraumatismos en la piel de los pies.
- No existe una relación de correlación entre niños y niñas.
- Debido a las peculiaridades del sistema inmunológico en niños mayores de 10 años, la enfermedad es predominantemente asintomática (hasta el 50-60% de todos los casos). Sin embargo, en niños menores de 10 años, debido a una respuesta inmune imperfecta, la enfermedad se manifiesta con signos clínicos típicos.
- Es característico un largo período de latencia de la enfermedad. La manifestación, por regla general, se asocia con la supresión de la inmunidad (por ejemplo, después de una infección viral o bacteriana).
- Las formaciones plantares se caracterizan por un crecimiento lento y un bajo riesgo de degeneración en formas malignas.

Las verrugas plantares se diferencian de otras en el dolor, por lo que es necesario un tratamiento
Los niños responden significativamente mejor a la terapia y tienen menos probabilidades de recaer que los adultos. Cuando se desarrolla una educación, se indica una consulta con un dermatovenerólogo y un oncólogo (para excluir una serie de formaciones benignas y malignas con manifestaciones cutáneas similares).
Las razones
El principal factor etiológico en la aparición de verrugas es el virus del papiloma humano (VPH). Características del patógeno:
- Virus que contiene ADN de la familia de los papavavirus (Papavaviridae);
- afecta la capa basal de la piel y provoca la proliferación celular en ella;
- existen alrededor de 100 genotipos diferentes, pero los más relevantes son el alfapapilomavirus 2,16, 18, 27 57 (afecta principalmente a las mucosas y tiene un alto riesgo carcinogénico); virus del papiloma beta y gammapapilomavirus 1, 2, 4 (causa principalmente formaciones en la piel de los pies y las palmas).
Factores predisponentes:
- Características de la edad del sistema inmunológico. En los menores de 5 años la inmunidad celular y humoral es imperfecta, por lo que no siempre surge una respuesta adecuada a la acción de uno u otro patógeno. El mismo grupo incluye a los niños expuestos al VIH (nacidos de una madre infectada por el VIH y que tienen un alto riesgo de infección al pasar por el canal de parto).
- Enfermedades virales y bacterianas (IRA, influenza). Estas patologías no conducen a la aparición directa de verrugas, pero con su aparición frecuente (más de 5-7 veces al año), el sistema inmunológico se debilita significativamente.
- Daño traumático a la piel (abrasiones, raspaduras). En este caso, la infección se produce a través de la epidermis dañada. Este factor se realiza solo junto con un sistema inmunológico debilitado.
- Patologías infecciosas y no infecciosas de la piel y mucosas. Varias enfermedades crean condiciones favorables para el trauma, lo que conduce a una violación de las funciones de barrera y protección de la piel.
- Los trastornos en el trabajo del sistema endocrino (diabetes mellitus tipo I, cambios hormonales en la adolescencia) conducen a la interrupción de los procesos metabólicos y metabólicos en todo el cuerpo, incluso a nivel de la piel. Esto conduce a una violación de varias funciones de la piel, incluidas las protectoras.
- El calzado mal ajustado provoca una constante irritación e infección de la piel de los pies.
- Incumplimiento de las normas estándar de higiene personal y pública.
Entre otras cosas, es importante el impacto de factores ambientales nocivos (por ejemplo, insolación excesiva o hipotermia).
Síntomas
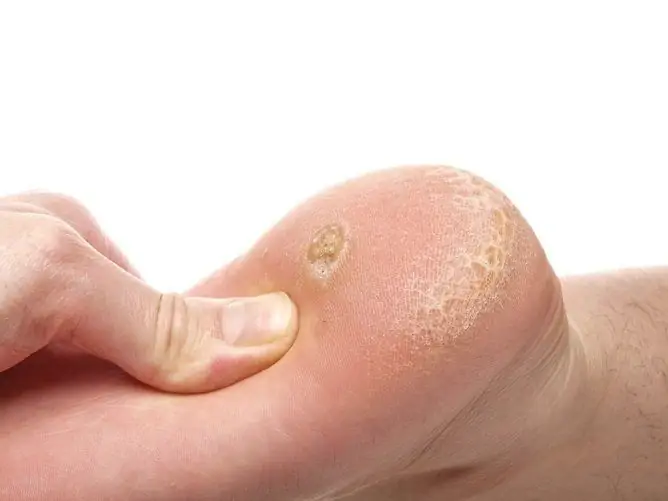
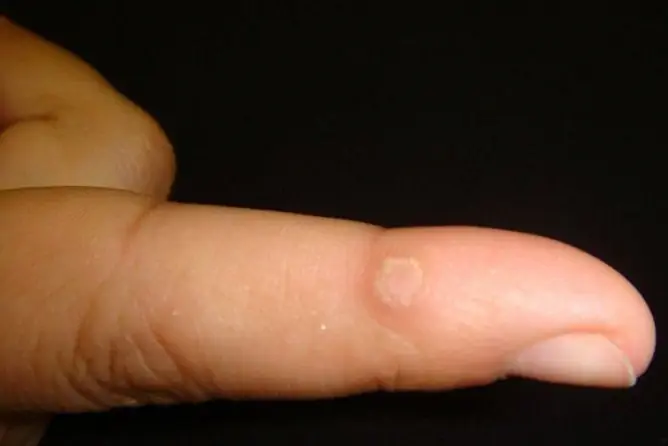
En la foto, la apariencia de una verruga plantar tiene las siguientes características:
- Formaciones densas y redondeadas que sobresalen de la superficie de la piel circundante y tienen límites claros. Pueden ser únicos o múltiples. En raras ocasiones, las formaciones se fusionan con la aparición de la llamada verruga de mosaico.
- El color de la lesión no difiere del de la piel circundante.
- Las lesiones son dolorosas a la palpación o al presionar al caminar. El dolor no ocurre de inmediato, sino a medida que la enfermedad avanza y el volumen del área afectada aumenta debido a la participación de las terminaciones nerviosas.
- La superficie de la formación es irregular, granular, cubierta de capas hiperqueratósicas. No hay patrón de piel sobre esta área.
- A veces, en el centro del crecimiento, puede ver un punto negro-marrón, que surgió como resultado de la trombosis de los capilares de la red vascular superficial. Ausente en las etapas iniciales.
- Aparecen en lugares de máxima presión (talón). Puede ocurrir en las superficies de contacto de los dedos (verrugas "besantes").
Características histológicas de las verrugas plantares:
- proliferación atípica de epitelio escamoso estratificado;
- capas hiper y paraqueráticas en la superficie celular;
- afectación de las capas profundas de la dermis;
- inclusiones citoplasmáticas eosinofílicas en las células.
Tratamiento
El tratamiento de una verruga plantar en un niño debe comenzar con métodos conservadores y, si es necesario, incluir métodos quirúrgicos de exposición.
| Método | Descripción |
| Exposición a sustancias químicas locales |
Los métodos se basan en la momificación de la formación y su extinción paulatina con la formación de una herida, que se cierra por primera intención en 2 semanas. Cura rápidamente casi cualquier tipo de verrugas, pero no es aplicable a formaciones con un diámetro de más de 5 cm. 1. La acumulación se expone a una solución al 1,5% de cloropropionato de zinc en ácido 2-cloropropiónico al 50%. El procedimiento se lleva a cabo de acuerdo con todas las reglas de asepsia y antisépticos (el tratamiento del área afectada se lleva a cabo solo en la sala de tratamiento). La solución se aplica puntualmente a la zona afectada. Un ligero cambio en el color de la verruga a un blanco grisáceo es un indicador de una aplicación correcta. Un indicador más claro es la zona de infiltración, que ocurre de 5 a 10 minutos después de varias aplicaciones del fármaco. Para obtener el resultado adecuado, se requieren hasta 3 tratamientos en 15-20 días. Durante el curso de los procedimientos, se requiere limitar la carga en la extremidad. No está permitido tratar de forma independiente el área afectada con soluciones antisépticas. 2. La verruga se trata con una combinación de ácidos nítrico, acético, oxálico, láctico y nitrato de cobre trihidrato. Después del procedimiento, el control se muestra en 3-5 días. Es posible eliminar la acumulación en el 90% de los casos sin riesgo de recurrencia. |
| Impacto físico local |
Le permite eliminar las verrugas en niños de cualquier edad. 1. Electrocoagulación. Quema puntual capa por capa de la formación utilizando una corriente eléctrica. Se realiza bajo anestesia de infiltración local con lidocaína al 2%. 2. Criodestrucción. Impacto en el centro de temperaturas ultrabajas. Se realiza con nitrógeno líquido u óxido nitroso. Una de las sustancias con la ayuda de herramientas especiales se aplica al hogar durante 1-5 minutos. Para la suela, se pueden usar varios tratamientos repetidos después de 5-7 días debido a la piel densa y áspera. 3. Destrucción por láser. Se requiere eliminar la lesión en el pie en capas utilizando un haz de luz concentrado. La guía de luz se aplica continuamente al foco de 2 a 5 segundos a 2 a 3 minutos, según el tamaño. Después de eso, debe limpiar el área con un paño de gasa humedecido en una solución de alcohol. Durante el período de curación, se recomienda tratar el foco con soluciones antisépticas hasta que se rechace la costra y la herida esté completamente curada. Se realiza con anestesia local. 4. Destrucción radioquirúrgica. El método se basa en el efecto de una onda electromagnética en la zona afectada. En este caso, hay un calentamiento intenso del tejido acumulado y disección sin cauterización directa ni coagulación. Se realiza bajo anestesia de infiltración local con lidocaína al 2%. |
| Exposición a fármacos tópicos |
1. Ungüento Viferon. Tiene efecto inmunoestimulante y antiinflamatorio. La acción tiene como objetivo inhibir la replicación del virus en las células y detener el crecimiento intensivo de la verruga. Aplicar 3-4 veces al día durante 2-3 semanas. 2. Panavir. Se produce en forma de gel, tiene efecto antivírico. Aplicar 2-3 veces al día durante 7-10 días. 3. Súper limpiadores. Un fármaco que contiene hidróxido de sodio y potasio tiene un efecto similar al de los ácidos (cauteriza el foco). Se aplica 1-2 veces al día durante 5 días. |
| Exposición sistémica |
La terapia tiene como objetivo fortalecer el sistema inmunológico y reducir el riesgo de recaída. Grupos de medicamentos: Retinoides sistémicos y locales (isotretinoína); · Moduladores de la respuesta inmune (Interferón, Isoprinosina). Representantes: Interferón. Para las verrugas plantares, la dosis del fármaco varía de 1,5 a 3 millones de UI por vía intramuscular o subcutánea durante 4 semanas. Isoprinosina. Afecta la inmunidad celular. Se prescriben 2 comprimidos 3 veces al día en combinación con terapia local. El curso tiene una duración media de 28 días. Gepon. Activa el trabajo de los macrófagos y estimula la producción de citocinas, tiene una actividad antiviral pronunciada (inhibe la replicación del virus). Se usa sistémicamente a una dosis de 10 mg por vía oral una vez al día o una solución al 0.02-0.04% para el tratamiento local de la piel una vez al día. |

La destrucción con láser es uno de los métodos más seguros y eficaces para eliminar las verrugas plantares en los niños.
Se requiere tratamiento teniendo en cuenta el área de las lesiones. Todos los medicamentos para niños son recetados solo por un médico, el tratamiento se lleva a cabo bajo su control.
Métodos de medicina tradicional
Además del tratamiento principal en casos sin complicaciones, se permite recurrir a remedios caseros para eliminar las neoplasias. Puede intentar eliminar una verruga plantar en casa utilizando los siguientes medios:
- El ajo. Muela 3-4 dientes hasta que se conviertan en papilla. Aplicar sobre la zona afectada 2-3 veces al día en forma de compresas durante 15-20 minutos.
- Patatas. Pelar las patatas y rallarlas finamente. Exprima la mezcla resultante y exprima la verruga 5-6 veces al día durante 14 días.
- Celidonia. Presione el tallo de una planta recién arrancada hasta que se libere el jugo. Trate la verruga de 4 a 6 veces al día durante 1 mes.
- Caléndula. Muela 2-3 flores de la planta y fíjelas a la verruga durante 1-2 horas. El curso del tratamiento es de 1-2 meses.
- Arco. Pique finamente una cebolla pequeña, envuélvala en una gasa y aplíquela en forma de compresa durante 10-20 minutos sobre la verruga. El curso de tratamiento es de 10 a 20 días.
Además, en el interior se utilizan diversas tinturas y decocciones de plantas medicinales (manzanilla, caléndula, malvavisco, estragón), que ayudan a fortalecer el sistema inmunológico.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Elena Minkina Doctora anestesióloga-resucitadora Sobre el autor
Educación: se graduó en el Instituto Médico Estatal de Tashkent, especializándose en medicina general en 1991. Cursos de actualización aprobados repetidamente.
Experiencia laboral: anestesióloga-resucitadora del complejo de maternidad de la ciudad, resucitadora del departamento de hemodiálisis.
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.