- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Accidente cerebrovascular isquémico
El contenido del artículo:
- Causas y factores de riesgo
- Formas de la enfermedad
- Síntomas
- Diagnóstico
- Tratamiento
- Posibles complicaciones y consecuencias.
- Pronóstico
- Prevención
El accidente cerebrovascular isquémico es una emergencia médica, que es una violación aguda de la circulación cerebral, que se desarrolla debido a una disminución o cese del suministro de sangre a cualquier área del cerebro. Como regla general, la necrosis del área afectada se desarrolla en el contexto de un accidente cerebrovascular.

El accidente cerebrovascular isquémico es un trastorno agudo de la circulación cerebral.
El accidente cerebrovascular isquémico es una patología extremadamente común; en los países desarrollados, en la estructura de la mortalidad, ocupa el tercer lugar después de la patología cardiovascular y las neoplasias malignas. En Rusia, se registran anualmente alrededor de 450 mil casos de accidente cerebrovascular (más de 3 casos por 1000 habitantes).
Las primeras descripciones de la enfermedad se encuentran en los escritos de Hipócrates bajo el nombre de "apoplejía" (griego ἀποπληξία - golpe), sin embargo, la participación de los vasos que irrigan el tejido cerebral en el proceso patológico se confirmó solo en el siglo XIX. En 1928 apareció una clasificación completa de los accidentes cerebrovasculares agudos, en la que el accidente cerebrovascular isquémico se destacó en una categoría separada.
El accidente cerebrovascular isquémico está directamente relacionado con una violación de la permeabilidad de los vasos que irrigan el tejido cerebral, en cuyo contexto se produce una escasez aguda de oxígeno y glucosa en las áreas afectadas, se desarrollan cambios irreversibles (las neuronas permanecen viables durante 6-8 minutos, siempre que el volumen de flujo sanguíneo en el área dañada disminuya a 10- 15 ml por 100 g de médula por minuto).
Un área dañada irreversiblemente se llama isquemia nuclear o medular; un efecto terapéutico en esta área no tiene perspectivas. A lo largo de la periferia del área central, existe una zona estructuralmente inalterada de la llamada penumbra isquémica o penumbra (flujo sanguíneo de 20 ml o más por 100 g por minuto), donde el nivel mínimo de viabilidad se mantiene durante varias horas después de una catástrofe neurológica.
El área de la penumbra con un suministro de sangre críticamente bajo se puede salvar con tratamiento de emergencia en las primeras 3 a 6 horas. De lo contrario, el metabolismo de la energía y las proteínas se detiene y, después del reordenamiento funcional, se desarrollan cambios estructurales y se produce la necrosis del tejido cerebral del área dañada.
Causas y factores de riesgo
El factor desencadenante para el desarrollo de un accidente cerebrovascular isquémico es el cese del flujo sanguíneo a una determinada área del cerebro debido a la alteración de la permeabilidad de las arterias de alimentación o cambios en la hemodinámica, que es su diferencia fundamental con el accidente cerebrovascular hemorrágico, cuando un vaso se rompe con una hemorragia posterior.
Las causas más comunes de isquemia cerebral:
- enfermedad vascular aterosclerótica del cerebro y la médula espinal de mediano y gran calibre;
- tromboembolismo;
- una disminución crítica de la presión arterial (PA);
- anomalía del sistema vascular del cerebro;
- estenosis septal de las arterias;
- derrota de las arterias perforantes de pequeño calibre;
- cambios pronunciados en el sistema de coagulación.

El colesterol alto es uno de los factores de riesgo de accidente cerebrovascular isquémico
Factores de riesgo de accidente cerebrovascular isquémico:
- edad avanzada (el riesgo de accidente cerebrovascular isquémico en pacientes de 65 a 75 años es en promedio 6 veces mayor que en un paciente de 40 a 50 años);
- hipercolesterolemia;
- diabetes mellitus (aumento del riesgo en un máximo de 4 veces);
- ataques isquémicos transitorios (AIT) en el pasado (casi la mitad de los pacientes que se sometieron a un AIT dentro de los 5 años desarrollan un accidente cerebrovascular isquémico);
- fumar (aumentando el riesgo en un máximo de 4 veces);
- hipovolemia;
- cardiopatía isquémica (riesgo aumentado en un máximo de 4 veces);
- bradicardia aguda;
- enfermedad cardíaca valvular;
- fibrilación auricular (aumento del riesgo de aproximadamente 5 veces);
- endocarditis séptica;
- pérdida de sangre masiva aguda;
- coagulopatía;
- vasculitis;
- hipertensión arterial (aumento del riesgo de aproximadamente 5 veces).
Formas de la enfermedad
Dependiendo de la patogenia, se distinguen los siguientes tipos de accidente cerebrovascular isquémico:
- aterotrombótico: se desarrolla en el contexto del estrechamiento de la luz de los vasos sanguíneos por masas ateroscleróticas;
- cardioembólico: bloqueo de las arterias por un trombo formado en las cavidades del corazón;
- hemodinámico: agotamiento del flujo sanguíneo cerebral debido a una disminución crítica de la presión arterial;
- lacunar: en un área limitada abastecida de sangre por la pequeña arteria perforante, debido a su daño durante los cambios repentinos en la presión arterial;
- por el tipo de microoclusión: aumento de la agregación plaquetaria en combinación con aumento de la viscosidad de la sangre.
Dependiendo de la localización del foco patológico:
- en la cuenca carotídea (arteria carótida interna, arterias cerebrales anterior o media);
- en la cuenca vertebrobasilar (arterias vertebrales y basilares, cerebelo, arteria cerebral posterior, estructuras talámicas);
- del lado izquierdo;
- del lado derecho.
Por la zona afectada:
- territorial: se desarrolla en la zona de suministro de sangre de una de las principales arterias grandes, por regla general, extensa;
- zonas de cuencas hidrográficas: en la unión de las áreas de suministro de sangre de varias arterias, a menudo de tamaño mediano;
- lacunar - en áreas irrigadas por pequeñas arterias perforantes.
Síntomas
Los signos de accidente cerebrovascular isquémico se pueden dividir en 2 grandes grupos: manifestaciones cerebrales y focales.
Síntomas cerebrales generales:
- dolor de cabeza agudo, mareos;
- náuseas vómitos;
- convulsiones
- trastornos vegetativos (sudoración, palpitaciones, fiebre, respiración rápida, parestesia).
Síntomas focales:
- limitación del movimiento (parálisis, paresia) de las extremidades;
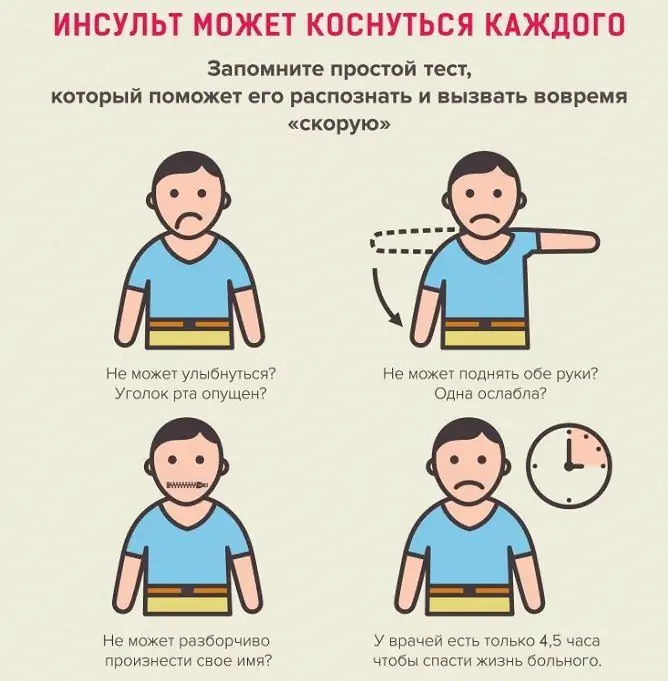
- parálisis, paresia de los músculos faciales (caída de la comisura de la boca, ojos, alisado del pliegue nasolabial, mejilla "navegando", sonrisa asimétrica);
- discapacidad visual ("moscas", rayas luminosas, manchas de color delante de los ojos, disminución de la agudeza visual, visión doble, pérdida de los campos visuales, en casos graves - ceguera completa);
- violación del esquema corporal;
- paresia de la mirada;
- inestabilidad de la marcha;
- pérdida total o parcial del habla, disartria, deterioro de las habilidades de lectura y escritura;
- dificultad o incapacidad para realizar acciones con propósito, actos motores complejos;
- desorientación en el tiempo y el lugar;
- confusión de conciencia; el contacto es imposible o difícil;
- delirio, alucinaciones;
- trastornos del comportamiento (agitación, excitación involuntaria o, por el contrario, apatía, indiferencia);
- deterioro de la memoria de diversos tipos; etc.

Uno de los síntomas del accidente cerebrovascular isquémico es la paresia y la parálisis de los músculos faciales.
El conjunto de síntomas focales es característico de la localización específica de la zona isquémica, la extensión de la lesión, la presencia de factores agravantes acompañantes.
Diagnóstico
El diagnóstico de accidente cerebrovascular isquémico se basa en una evaluación integral de los datos de los métodos de investigación objetivos e instrumentales:
- examinación neurológica;
- Examen de ultrasonido de las arterias de la cabeza y el cuello;
- imágenes por resonancia magnética y computarizada;
- angiografía;
- ecografía Doppler transcraneal;
- estudio electroencefalográfico.

Accidente cerebrovascular isquémico en TC
Tratamiento
El tratamiento del accidente cerebrovascular isquémico se lleva a cabo en varias direcciones:
- restauración del suministro de sangre a las áreas de hipoperfusión (mantenimiento de la hemodinámica sistémica, trombólisis farmacológica, terapia anticoagulante y antiplaquetaria, métodos quirúrgicos de recirculación: imposición de microanastomosis, trombectomía, cirugía reconstructiva de las arterias);
- neuroprotección del tejido cerebral de los efectos dañinos de metabolitos tóxicos;
- normalización de la función de la respiración externa (saneamiento del árbol bronquial, instalación de un conducto de aire, oxigenación hiperbárica, si es necesario - ventilación mecánica);
- normalización del sistema cardiovascular;
- control y regulación de la homeostasis (nivel de glucosa, equilibrio agua-sal);
- reducción del edema cerebral;
- terapia sintomática (anticonvulsivos, antieméticos, sedantes, tranquilizantes, antipsicóticos).
Posibles complicaciones y consecuencias
Las complicaciones del accidente cerebrovascular isquémico pueden ser:
- neumonía hipostática;
- síndrome de dificultad respiratoria;
- úlceras por presión;
- adhesión de una infección secundaria, sepsis;
- flebotrombosis de las extremidades inferiores;
- úlcera de estómago hipóxica;
- hemorragia secundaria;
- edema del cerebro con actividad respiratoria y cardíaca deteriorada;
- embolia pulmonar;
- epistatus;
- síndrome hipertensivo-CSF;
- edema pulmonar;
- coma, muerte.
Pronóstico
La tasa de mortalidad por accidente cerebrovascular isquémico es de 1,23 casos por 1000 personas por año. En el primer mes, aproximadamente el 25% de los pacientes mueren. Se observó que cuanto más pronunciado es el déficit neurológico al final del primer mes de la enfermedad, menos posibilidades de restaurar la calidad de vida. Dentro de los 5 años, se observa recurrencia del accidente cerebrovascular isquémico en un tercio de los pacientes.
Aproximadamente el 30% de los pacientes que han sufrido un desastre neurológico requieren asistencia y el 20% no puede moverse de forma independiente. No más de 1/5 de los pacientes regresan al trabajo y la actividad social en toda regla.
Prevención
- Modificación del estilo de vida, abandono de los malos hábitos.
- Disminución del exceso de peso corporal.
- Control de enfermedades crónicas.
- Actividad física adecuada.
- Terapia oportuna de la hipertensión.
- Terapia antiplaquetaria.
- Ingesta regular de fármacos hipolipemiantes (estatinas).
Video de YouTube relacionado con el artículo:

Olesya Smolnyakova Terapia, farmacología clínica y farmacoterapia Sobre el autor
Educación: superior, 2004 (GOU VPO "Kursk State Medical University"), especialidad "Medicina general", título "Doctor". 2008-2012 - Estudiante de posgrado del Departamento de Farmacología Clínica, KSMU, Candidato de Ciencias Médicas (2013, especialidad "Farmacología, Farmacología Clínica"). 2014-2015 - reciclaje profesional, especialidad "Gestión en educación", FSBEI HPE "KSU".
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!