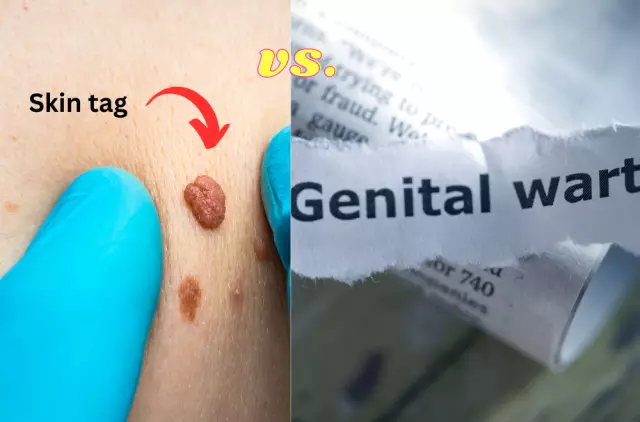
- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Verrugas genitales
El contenido del artículo:
- Las razones
-
Los síntomas de las verrugas anogenitales en mujeres y hombres.
- Verrugas genitales
- Condylomas Buschke - Levenshtein
- Posibles complicaciones
-
Diagnóstico
Diagnóstico diferencial
- Qué hacer
- Prevención
- Vídeo
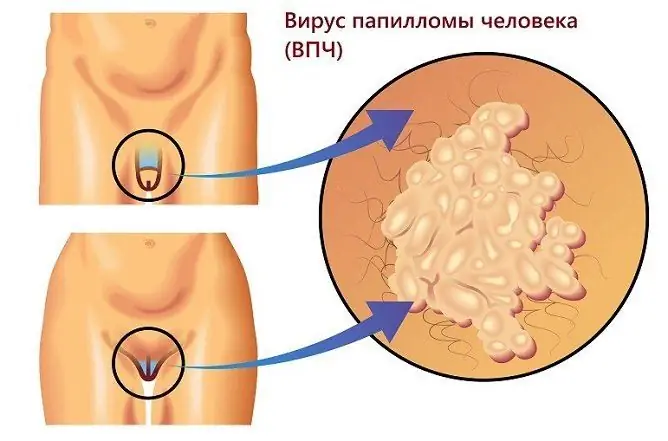
Las verrugas genitales son neoplasias que pueden ocurrir cuando se infectan con el virus del papiloma humano en hombres y mujeres de diferentes grupos de edad.
Muy a menudo, la patología se registra en pacientes menores de 30 años, es posible el desarrollo de papilomas genitales en niños. Según la investigación, alrededor del 85% de los pacientes con verrugas en los genitales y el ano también tienen neoplasias en el cuello uterino o la vagina.
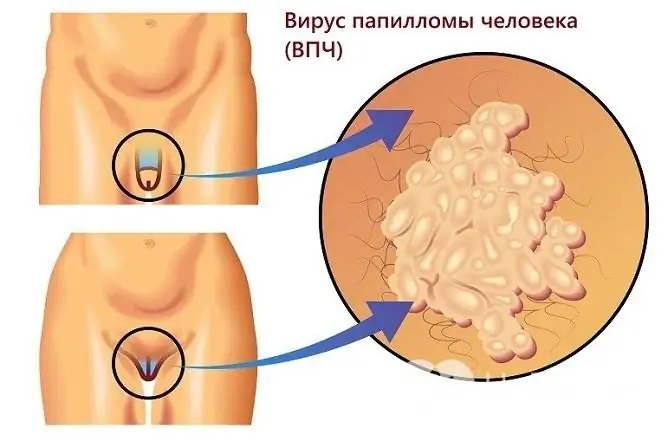
Las verrugas anogenitales o condilomas son causadas por el virus del papiloma humano.
En algunos casos, las neoplasias pueden retroceder espontáneamente, aunque también es posible su transformación maligna.
Si se encuentran neoplasias en el área anogenital, debe consultar a un ginecólogo o dermatovenerólogo. La elección del esquema de terapia se lleva a cabo teniendo en cuenta la localización de la educación, la presencia de patologías concomitantes, el estado general de salud y los deseos del paciente.
Las razones
La infección por virus del papiloma humano se refiere a enfermedades que pueden transmitirse sexualmente. Hasta la fecha, ya se ha demostrado el papel del virus del papiloma humano (VPH) en el desarrollo de algunos tipos de cáncer (cáncer de cuello uterino, pene, vagina, ano, etc.).
El virus del papiloma tiene epiteliotropía y se detecta en la piel, la conjuntiva, las membranas mucosas de la cavidad oral, el esófago, los bronquios, el recto y los órganos del aparato reproductor. La infección por una cepa del virus del papiloma que causa formaciones anogenitales se ve facilitada por los cambios frecuentes en las parejas sexuales, el inicio temprano de la actividad sexual y la negativa a utilizar métodos anticonceptivos de barrera.
La infección es posible a través del contacto sexual y doméstico, así como durante las manipulaciones médicas (se conocen casos de infección del personal médico de pacientes infectados), el paso de un niño a través del canal de parto de una madre infectada. Además, la infección transplacentaria del feto es posible en presencia de una infección viral en una mujer embarazada.
Los factores de riesgo incluyen:
- malos hábitos;
- enfermedades infecciosas frecuentes;
- hipotermia del cuerpo;
- cambios en los niveles hormonales;
- uso de anticonceptivos intrauterinos;
- el uso de fármacos inmunosupresores;
- Procesos inflamatorios en el cuerpo.
Los papilomas genitales pueden reaparecer durante el embarazo, durante este período, en el contexto de cambios en el cuerpo de la mujer, las neoplasias pueden aflojarse y crecer. A menudo hay una regresión independiente de las formaciones después del parto.
La infección por VPH a menudo se combina con otras enfermedades de transmisión sexual.
Los síntomas de las verrugas anogenitales en mujeres y hombres
El virus del papiloma infecta las células epiteliales provocando cambios en su estructura (neoplasia benigna o maligna). El período de incubación de la infección por virus suele ser de 3 a 6 meses, pero puede durar varios años. En ausencia de tratamiento, las neoplasias pueden desaparecer por sí solas, permanecer sin cambios o progresar.
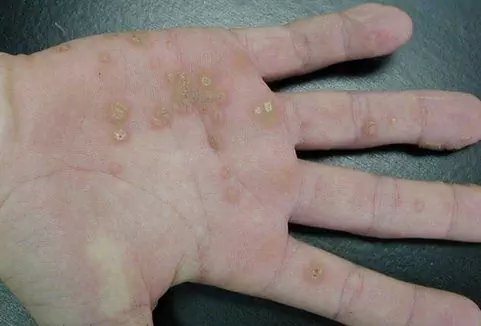
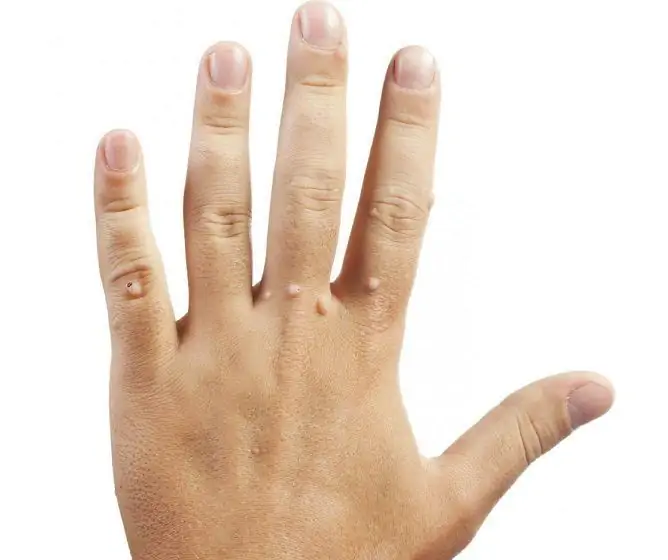
Las verrugas en el área anogenital, como se ve en la foto, suelen ser de color carne, marrones o negras. Las neoplasias planas, por regla general, no molestan al paciente; cuando aumentan y alcanzan tamaños grandes, causan molestias. El dolor y la picazón pueden ocurrir durante las relaciones sexuales, al eliminar el vello en las áreas íntimas.
Las verrugas anogenitales se encuentran principalmente en lugares de daño tisular durante el contacto prolongado con la humedad:
- área anal;
- la boca de la uretra;
- labios pequeños;
- vagina;
- Cuello uterino;
- prepucio;
- la cabeza del pene.
Con un tamaño o número significativo de neoplasias de este tipo en la boca de la uretra, es posible que se superponga el lumen de la uretra, lo que conduce a un retraso y / o dolor al orinar. Si este crecimiento ocurre en la región anal, los pacientes pueden experimentar molestias durante las deposiciones.
Verrugas genitales
Las verrugas genitales son neoplasias con un tallo delgado o una base ancha, que pueden tener la apariencia de un solo nódulo o múltiples excrecencias que se asemejan a una cresta de gallo. Su aparición es posible tanto en la piel como en las membranas mucosas.
Condylomas Buschke - Levenshtein
Con el desarrollo del condiloma Buschke-Levenshtein, el paciente desarrolla varias formaciones, que luego se fusionan entre sí. La neoplasia tiene una base amplia, los crecimientos están separados por surcos, con el tiempo se vuelven ásperos al tacto, cubiertos de escamas. En los surcos suelen acumularse contenidos transparentes, que tienen un olor desagradable. La educación es propensa a la malignidad.
Posibles complicaciones
Las complicaciones de la patología pueden ser:
- sangrado de una neoplasia (generalmente se desarrolla con daño mecánico a los crecimientos, incluso al afeitarse, durante el coito);
- la adición de una infección bacteriana con el desarrollo de un proceso purulento;
- papilomatosis (papilomas múltiples);
- transformacion maligna.
Hay tipos de virus del papiloma con alta y baja oncogenicidad. Las cepas comunes provocan el desarrollo de verrugas, papilomas. Las cepas altamente oncogénicas se detectan en el 50-80% de los casos con displasia moderada y grave, que son condiciones precancerosas, así como en el 90% de los casos de cáncer invasivo.
Con la malignidad, la neoplasia muestra crecimiento, se ulcera, sangra.
Diagnóstico
Los principales métodos de diagnóstico incluyen un examen objetivo, examen citológico de frotis y biopsias. Es posible que se requiera un análisis general de sangre y orina. En formas de patología asintomáticas y de pocos síntomas, recurren al método de reacción en cadena de la polimerasa.
El diagnóstico de neoplasias con crecimiento endofítico suele ser un problema, ya que no hay lesiones epiteliales pronunciadas.
Diagnóstico diferencial
El diagnóstico diferencial de verrugas genitales se realiza con herpes genital, molusco contagioso, lunares. Con el herpes genital, aparece un grupo de pequeñas burbujas, llenas de contenido transparente, en la piel. A diferencia de las verrugas, el herpes suele tener manifestaciones clínicas más pronunciadas (dolor, ardor, picazón en la ingle, erosión en el sitio de las vesículas abiertas, aumento de la temperatura corporal a 38 ° C, aumento de los ganglios linfáticos inguinales).
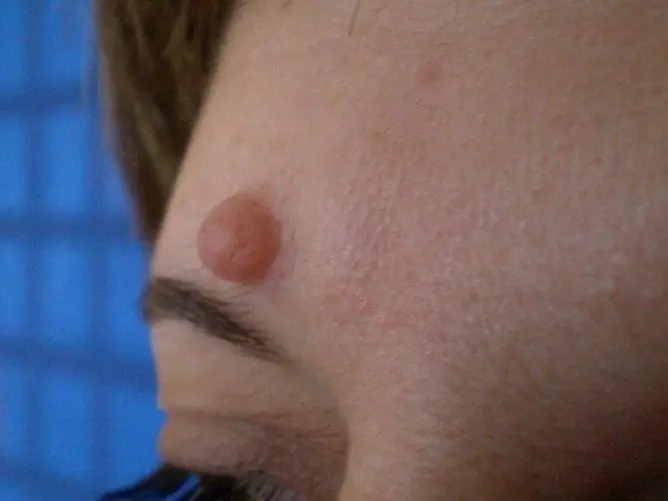
El molusco contagioso se asemeja visualmente a una espinilla común que puede aparecer en cualquier parte del cuerpo, incluso en el área anogenital. La superficie de la neoplasia tiene un tono nacarado, la educación tiene una impresión umbilical en el centro. Cuando se presiona, se libera un contenido blando.
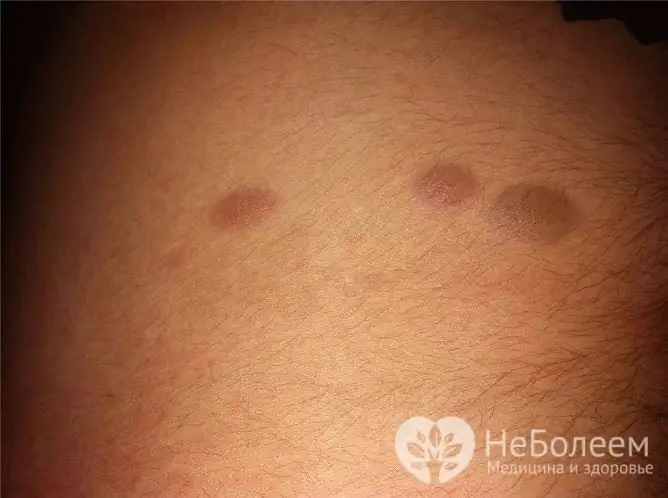
Los condilomas oscuros a veces parecen lunares
Los lunares pueden localizarse en el perineo en mujeres y hombres. Por lo general, no se elevan por encima del nivel de la piel, son pequeñas y de color oscuro. Si un lunar se eleva por encima del nivel de la piel, se puede confundir con una verruga.
Qué hacer
El principal método de tratamiento es la eliminación de neoplasias. El tratamiento general consiste en fortalecer el sistema inmunológico para evitar recaídas. Para esto, se pueden prescribir medicamentos antivirales, inmunomoduladores, complejos de vitaminas y minerales.
Métodos para eliminar las verrugas genitales.
| Método | Descripción |
| Criodestruccion | Con la ayuda de nitrógeno líquido, las pequeñas neoplasias generalmente se eliminan en la vagina, en la cabeza del pene. |
| Método electroquirúrgico | Este método se puede utilizar para eliminar grandes formaciones. |
| Eliminación de láser | Se puede utilizar en lugares de difícil acceso. |
| Escisión quirúrgica | Rara vez se usa, solo en los casos en que otros métodos no son adecuados por una razón u otra. |
Durante el embarazo, se recomienda el tratamiento en las primeras etapas, utilizando solo métodos físicos destructivos (por ejemplo, criodestrucción, láser de dióxido de carbono. En este caso, no se usan medicamentos antivirales generales.
Prevención
Con fines de prevención, se recomienda:
- tratamiento oportuno de infecciones de transmisión sexual;
- el uso de métodos anticonceptivos de barrera (especialmente al cambiar de pareja sexual);
- evitación de relaciones sexuales promiscuas;
- aumento de la inmunidad;
- usar ropa interior hecha de materiales naturales;
- negativa a utilizar artículos de higiene de otras personas;
- Cumplimiento de las normas de higiene personal.
Las recaídas ocurren en aproximadamente el 25% de los pacientes dentro de los 3 meses posteriores al tratamiento. Por lo general, la recurrencia no se asocia con la reinfección de una pareja sexual, sino con la reactivación de la infección.
Vídeo
Ofrecemos para ver un video sobre el tema del artículo.

Anna Aksenova Periodista médica Sobre el autor
Educación: 2004-2007 "Primera Facultad de Medicina de Kiev" especialidad "Diagnóstico de laboratorio".
¿Encontraste un error en el texto? Selecciónelo y presione Ctrl + Enter.