- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:55.
- Última modificación 2025-11-02 20:14.
Encefalopatía hepática
El contenido del artículo:
- Formas de la enfermedad
- Causas y factores de riesgo
- Etapas de la encefalopatía hepática
- Síntomas de encefalopatía hepática
- Diagnóstico
- Tratamiento de la encefalopatía hepática
- Consecuencias y complicaciones potenciales
- Pronóstico
- Prevención
La encefalopatía hepática es una lesión tóxica del sistema nervioso central que se desarrolla en el contexto de una insuficiencia hepática grave y se manifiesta en trastornos neurológicos y endocrinos, depresión, disminución de la inteligencia y cambios de personalidad.
La encefalopatía hepática a menudo se desarrolla en el contexto de una enfermedad hepática crónica. Según las estadísticas, se observa en aproximadamente el 60% de los pacientes con cirrosis hepática y es la principal causa de discapacidad persistente. Actualmente, en los países desarrollados, hay un aumento en el número de pacientes con enfermedades crónicas del hígado. En este sentido, son muy relevantes las cuestiones relacionadas con la patogenia, cuadro clínico, diagnóstico y tratamiento de la encefalopatía hepática, cuyo estudio reducirá la mortalidad en esta patología.

Fuente: moyagolova.ru
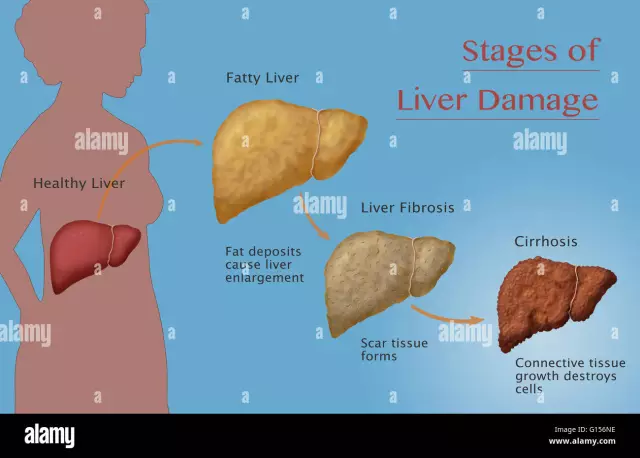
Formas de la enfermedad
Dependiendo del factor etiológico, se distinguen varios tipos de encefalopatía hepática:
- tipo A - debido a insuficiencia hepática aguda;
- tipo B: causado por la ingestión de neurotoxinas del intestino al torrente sanguíneo;
- tipo C - asociado con cirrosis hepática.
Según la tasa de aumento de los síntomas, la encefalopatía hepática se divide en dos formas:
- agudo: se desarrolla rápidamente, acompañado de trastornos mentales graves;
- crónico: los síntomas crecen lentamente, durante meses y, a veces, incluso años.
Causas y factores de riesgo
Las razones del desarrollo de encefalopatía hepática asociada con insuficiencia hepática aguda son:
- hepatitis alcohólica;
- hepatitis viral aguda;
- cáncer de hígado;
- enfermedades e intoxicación, incluidas las drogas, acompañadas de muerte masiva de las células hepáticas (hepatocitólisis).
El consumo prolongado de alimentos con proteínas en cantidades excesivas, así como el aumento activo de la reproducción de la flora microbiana intestinal obligada, pueden conducir a la ingestión de neurotoxinas intestinales en el lecho vascular.
La cirrosis del hígado se manifiesta por el reemplazo de las células del hígado con tejido conectivo (cicatrizal), que eventualmente conduce a la inhibición de todas las funciones del hígado.
Los factores que pueden desencadenar el proceso patológico de la encefalopatía hepática son:
- intervenciones quirúrgicas;
- enfermedades infecciosas;
- abuso de alimentos con proteínas;
- constipación crónica;
- abuso de bebidas alcohólicas;
- hemorragia gastrointestinal;
- sobredosis de ciertos medicamentos (medicamentos, diuréticos, tranquilizantes);
- desarrollo de peritonitis en el contexto de ascitis.
Con la insuficiencia hepática, el cuerpo cambia la presión hidrostática y oncótica, el equilibrio agua-electrolito, el equilibrio ácido-base. Dichos cambios tienen un efecto negativo en el funcionamiento de las principales células nerviosas del cerebro: los astrocitos. Esto se debe al hecho de que estas células controlan la entrada de neurotransmisores y electrolitos en las células del sistema nervioso central, neutralizan las toxinas y regulan la permeabilidad de la barrera hematoencefálica.
Con la insuficiencia hepática, la concentración de amoníaco en la sangre aumenta, lo que, al actuar sobre los astrocitos, interrumpe sus funciones, como resultado de lo cual aumenta la producción de líquido cefalorraquídeo y, en consecuencia, aumenta la presión intracraneal y se desarrolla edema cerebral. Además del amoníaco, los astrocitos también se ven afectados negativamente por los aminoácidos, los ácidos grasos, los neurotransmisores falsos y los productos de degradación de grasas y carbohidratos poco oxidados.
Etapas de la encefalopatía hepática
Hay cuatro etapas en el desarrollo de la encefalopatía hepática.
- Etapa subcompensada (inicial). El paciente se vuelve apático, indiferente al entorno o, por el contrario, su ansiedad crece. La ictericia se intensifica, la temperatura corporal puede aumentar a valores subfebriles.
- Etapa descompensada. El paciente reacciona de manera inadecuada a los eventos, irritable, puede ser agresivo. Presenta movimientos rápidos de flexión y extensión en la muñeca y articulaciones metacarpofalángicas (temblor de aleteo), somnolencia constante durante el día e insomnio por la noche.
- Etapa terminal. El paciente está inhibido, para entrar en contacto con él hay que "agitarlo", gritarlo fuerte. Se conserva la reacción a los estímulos dolorosos. En algunos casos, se observa un comportamiento desadaptativo (rechazo al tratamiento y la comida, agresión, irritabilidad, gritos fuertes).
- Etapa comatosa. No hay movimiento, reacción a estímulos táctiles y dolorosos. Los alumnos dejan de responder a la luz. Aparecen convulsiones. En esta etapa de la encefalopatía hepática, la muerte ocurre en el 90% de los pacientes.
Mesa. Etapas de la encefalopatía hepática:
| Etapa | Estado de consciencia | Estado intelectual | Comportamiento | Funciones neuromusculares |
| 0 (latente) | Sin cambio | Disminución de la concentración y la memoria (detectada con investigación dirigida) | Sin cambio | Mayor tiempo de ejecución para funciones psicométricas |
| yo | Desorientación, alteración del ritmo del sueño y vigilia. | Disminución de la capacidad de atención lógica, contando | Depresión, irritabilidad, euforia, ansiedad. | Temblor, hiperreflexia, disartria |
| II | Somnolencia | Desorientación en el tiempo, una fuerte disminución en la capacidad de contar. | Apatía, agresión, respuestas inapropiadas a estímulos externos. | Asterixis, disartria grave, hipertonicidad |
| III | Sopor | Desorientación en el espacio, amnesia | Delirio, reacciones primitivas | Asterixis, nistagmo, rigidez |
| IV | Coma | - | - | Atonía, arreflexia, falta de respuesta al dolor |
Síntomas de encefalopatía hepática
Los signos de encefalopatía hepática son trastornos mentales y neurológicos:
- trastornos del comportamiento (apatía, indiferencia, euforia, irritabilidad);
- monotonía del habla;
- alteraciones del sueño (insomnio por la noche y somnolencia irresistible durante el día);
- discapacidad intelectual (trastornos de la escritura, distracción, olvido);
- trastornos de la conciencia (mirada fija, letargo seguido de una transición al estupor y luego al coma).
A medida que aumenta la insuficiencia hepática, se altera el metabolismo de los productos de desecho de la microflora intestinal (mercaptanos) en el hígado. Como resultado, comienzan a excretarse del cuerpo a través del tracto respiratorio y la piel. Clínicamente, esto se manifiesta por un característico olor dulzón a "hígado".
En muchos pacientes, la encefalopatía hepática se manifiesta por contracciones asimétricas arrítmicas de gran barrido de los músculos del cuello, tronco y extremidades (temblor hepático, asterisco) que surgen en el momento de la tensión tónica. Su aparición indica una lesión del cerebelo.
El daño al centro de termorregulación se manifiesta por hipotermia o hipertermia y, a veces, por episodios alternos de aumento y disminución de la temperatura corporal.
Los síntomas endocrinos de la encefalopatía hepática incluyen:
- disminución del deseo sexual;
- impotencia;
- esterilidad.

Diagnóstico
En el diagnóstico de encefalopatía hepática, una anamnesis recopilada correctamente (indicación de tomar medicamentos hepatotóxicos, abuso de alcohol, transmisión de hepatitis viral) es de gran importancia. Al realizar un examen médico, se presta especial atención a la identificación de signos de trastornos mentales y síntomas neurológicos. Si un paciente con coma hepático tiene síntomas que sugieren daño del tronco encefálico, este es un signo de pronóstico extremadamente desfavorable.
Los métodos de laboratorio para diagnosticar la encefalopatía hepática incluyen:
- un análisis de sangre general: un aumento en la cantidad de leucocitos con granularidad tóxica de neutrófilos, una disminución en las plaquetas, eritrocitos, niveles de hemoglobina;
- coagulograma: una violación de la función de síntesis de proteínas del hígado se convierte en la causa de la deficiencia de coagulopatía, que, a medida que la condición del paciente empeora, se convierte en síndrome DIC;
- análisis de sangre bioquímico: un aumento en el nivel de bilirrubina, la actividad de las transaminasas, la fosfatasa alcalina, la gamma-glutamato transpeptidasa.
Si está indicado, se realizan otros tipos de pruebas de laboratorio, cuyos resultados en la encefalopatía hepática indican el desarrollo de insuficiencia orgánica múltiple.
Para determinar el grado de daño hepático, se realiza lo siguiente:
- formación de imágenes por resonancia magnética del hígado y las vías biliares;
- Ecografía del hígado y vesícula biliar;
- tomografía computarizada del tracto biliar;
- biopsia por punción del hígado.
Para evaluar el estado del cerebro, se realiza una electroencefalografía (EEG).
La encefalopatía hepática debe diferenciarse de otras condiciones patológicas que conducen al daño extrahepático del sistema nervioso central:
- encefalopatía posconvulsiva, por drogas y alcohólica;
- aumento de nitrógeno en la sangre, no asociado con causas hepáticas;
- desordenes metabólicos;
- neuroinfección;
- catástrofe intracraneal (rotura de aneurisma cerebral, hemorragia en los ventrículos cerebrales, ictus hemorrágico).
Tratamiento de la encefalopatía hepática
La terapia de la insuficiencia hepática debe iniciarse eliminando la causa que la causó (detener el sangrado gastrointestinal, terapia de enfermedades infecciosas, detener la ingesta de fármacos hepatotóxicos o beber alcohol). El régimen de tratamiento complejo incluye limpieza intestinal, reducción de los niveles de nitrógeno, terapia dietética y medidas sintomáticas.
Al paciente se le prescribe una dieta baja en proteínas (no más de 1 g / kg / día) y sal de mesa durante mucho tiempo. Si es necesario, se utilizan preparaciones de aminoácidos.

Fuente: online.org
La limpieza intestinal regular ayuda a eliminar el exceso de amoníaco, reduciendo así su impacto negativo en el estado del sistema nervioso. Para este propósito, se prescriben enemas de limpieza, tomando preparaciones de lactulosa, sulfato de zinc y ornitina.
El tratamiento de la encefalopatía hepática incluye el nombramiento de formas orales de antibióticos de amplio espectro con baja capacidad de reabsorción (vancomicina, neomicina, kanamicina), que suprimen la actividad vital de la microflora intestinal.
Cuando se requiere sedación, se prefiere el haloperidol. El nombramiento de tranquilizantes de benzodiazipina en la encefalopatía hepática no es deseable.
Consecuencias y complicaciones potenciales
La encefalopatía hepática suele ir acompañada del desarrollo de diversas complicaciones, entre las cuales las más comunes son:
- adhesión de una infección secundaria;
- sangrado;
- pancreatitis;
- neumonía por aspiración;
- hinchazón del cerebro.
Pronóstico
El pronóstico de la encefalopatía hepática es generalmente malo. En la etapa I-II de la enfermedad, la tasa de mortalidad alcanza el 35% y en la etapa III-IV supera el 80%. La tasa de supervivencia es ligeramente mayor entre los pacientes con encefalopatía hepática crónica. En pacientes con cirrosis hepática, los factores que empeoran el pronóstico son:
- hipoproteinemia;
- ascitis;
- ictericia.
El curso más desfavorable de la encefalopatía hepática aguda es característico de los pacientes menores de 10 y mayores de 40 años, así como en el caso de su desarrollo en el contexto de un bajo contenido de proteínas séricas, ictericia y hepatitis viral.
Prevención
La prevención de la encefalopatía hepática incluye las siguientes medidas:
- un estilo de vida saludable (buena nutrición, negativa a beber alcohol);
- detección oportuna y tratamiento activo de enfermedades hepáticas;
- limitar la ingesta de fármacos con efectos hepatotóxicos.
Video de YouTube relacionado con el artículo:

Elena Minkina Doctora anestesióloga-resucitadora Sobre el autor
Educación: se graduó en el Instituto Médico Estatal de Tashkent, especializándose en medicina general en 1991. Cursos de actualización aprobados repetidamente.
Experiencia laboral: anestesióloga-resucitadora del complejo de maternidad de la ciudad, resucitadora del departamento de hemodiálisis.
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!