Tiña
El contenido del artículo:
- Causas y factores de riesgo
- Formas de la enfermedad
- Etapas
- Síntomas de la tiña
- Diagnóstico
- Tratamiento de la tiña
- Posibles complicaciones y consecuencias.
- Pronóstico
- Prevención
La tiña es un nombre familiar para una infección fúngica altamente contagiosa (micosis) de la piel y el cuero cabelludo (muy raramente, con esta enfermedad, las placas ungueales también están involucradas en el proceso patológico). El término "tiña" combina dos síntomas de enfermedad muy similares: microsporia (microsporosis) y tricofitosis (tricofitosis), ya que es posible identificar un factor etiológico específico solo con un examen microscópico, y el cuadro clínico en ambos casos es idéntico.

La tiña es una enfermedad de la piel causada por un hongo del género Microsporum.
En la práctica pediátrica, la tiña es la micosis más común, lo que se explica por la pequeña cantidad de ácidos grasos, que son un factor protector específico, en las secreciones de sudor y glándulas sebáceas en los niños. La tiña es poco común en bebés y adultos (menos del 10% del total de infecciones). La incidencia anual supera los 100 mil episodios.
La tiña es una enfermedad conocida desde hace muchos siglos, pero no fue hasta 1843 que el médico húngaro David Gruby describió por primera vez su agente causante. La comunidad médica se mostró muy escéptica sobre el descubrimiento, ya que la enfermedad, presentada como microsporia, se ha identificado tradicionalmente con tricofitosis. La diferencia entre los agentes causantes de estas dos enfermedades se demostró de manera convincente solo 50 años después.
La revolución industrial que se desarrolló en Europa y América a principios de los siglos XVIII y XIX condujo a una intensa migración de la población, una gran afluencia de refugiados y la formación de barrios marginales donde la tiña, especialmente entre la población infantil, se generalizó. Los niños que tenían signos de tiña en la cabeza fueron excluidos de las escuelas, con contactos limitados hasta la recuperación completa. Se consideró que el principal tratamiento radical era la eliminación completa del cuero cabelludo hasta el momento de la recuperación.
El nombre "tiña" se debe al patrón de lesión característico: en áreas limitadas, el cabello se desprende cerca de la piel o se cae, lo que da la impresión de áreas recortadas.
Sinónimos: microsporia, microsporosis, tricofitosis, tricofitosis, dermatofitosis, dermatofitosis.
Causas y factores de riesgo
La tiña es causada por una infección por hongos imperfectos, dermatofitos del género Microsporum o Trichophyton. En el territorio de Rusia, los más comunes son Trichophyton rubrum, Trichophyton tonsurans, Trichophyton mentagrophytes y Microsporum canis, Microsporum aureum. Actualmente, la gran cantidad de casos de tiña (hasta un 90-95%) son provocados por dermatofitos Microsporum.
Dependiendo del hábitat, estos hongos se subdividen en geo-, antropo- y zoofílicos (el reservorio natural es el suelo, humanos o animales, respectivamente).

La tiña se desarrolla como resultado de una infección por hongos con dermatofitos.
La mayor parte de las infecciones por tiña se produce a través del contacto táctil con un animal infectado: con mayor frecuencia con perros o gatos, principalmente gatitos (7-8 casos de cada 10), menos a menudo con cobayas, hámsteres, caballos, ratas y ganado. Además del contacto directo, puede infectarse por el contacto con artículos domésticos que tengan partículas de piel o pelo de un animal enfermo. El animal infectado tiene un aspecto característico: áreas de piel desnuda entre la capa de pelo sin cambios en el hocico, las orejas, las patas delanteras o traseras.
Con menos frecuencia, la infección con hongos patógenos ocurre por una persona enferma que usa peines comunes, toallas, ropa de cama, sombreros, etc., lo cual es especialmente importante para lugares de servicios al consumidor (por ejemplo, salones de peluquería) o lugares de estadía permanente y temporal (escuelas, jardines de infancia)., campamentos de pioneros, internados).
La incidencia máxima ocurre en el verano y principios de otoño, el riesgo mínimo de contraer tiña se observa en invierno y primavera.
Factores que aumentan su riesgo de contraer tiña:
- edad de los niños (de uno a 14-15 años);
- permanecer en lugares donde se reúne una gran cantidad de personas;
- estados de inmunodeficiencia;
- contacto táctil con animales de la calle;
- trabajo en explotaciones ganaderas;
- compartir artículos para el hogar;
- intercambio de efectos personales, sombreros, artículos de higiene.
Formas de la enfermedad
Dependiendo de la localización del proceso patológico, la tiña se aísla en la cabeza y en la piel lisa (tronco, manos, pies, dermatofitosis inguinal, etc.).
Según el grado de daño tisular por hongos patógenos, se distingue una forma superficial de la enfermedad y una forma infiltrativa-supurativa profunda.
De acuerdo con las manifestaciones clínicas, la tiña se divide condicionalmente en las siguientes formas:
- eritematoso-edematoso: la descamación es mínima, la inflamación y el edema local son pronunciados;
- papular-escamoso: infiltración en lesiones con engrosamiento de la piel y aumento del patrón de piel; esta forma es típica para personas propensas a reacciones alérgicas;
- infiltrativo: un foco edematoso que se eleva por encima de la superficie de la piel sin cambios;
- supurativo
- exudativo: edema local, infiltración con una gran cantidad de pequeñas vesículas llenas de contenido transparente;
- seborreico - escalas múltiples;
- atípico - impétigo, escamoso y otros.

Diferentes formas de tiña
En casos raros, la tiña se prolonga, luego hablan de tricofitosis crónica o microsporia. Con una respuesta inmune reducida, es posible una forma abortiva de la enfermedad con síntomas borrosos.
En medicina extranjera, se ha adoptado una clasificación ligeramente diferente de tiña:
- infección por ectotrix o microsporia antropozoonótica del cuero cabelludo;
- infección por endotrix, tricofitosis antroponosa del cuero cabelludo;
- favus (costra);
- kerion (forma infiltrativa-supurativa).
Etapas
Durante el curso de la enfermedad, se distinguen dos etapas:
- El período de incubación es de varios días (generalmente 5-7) a varias semanas (2-4 semanas, en casos raros más).
- El período de manifestaciones clínicas extensas, que termina, por regla general, con la extinción de los síntomas sin tendencia a la recaída de la enfermedad.
Síntomas de la tiña
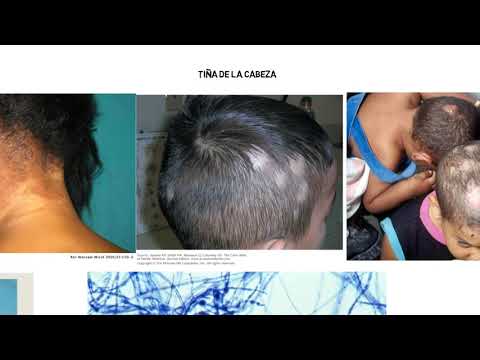
Los síntomas de la tiña en el cuero cabelludo y en la piel suave son diferentes. Signos típicos del liquen del cuero cabelludo:
- lesiones únicas o múltiples, a menudo pequeñas (hasta 5 cm), aisladas, redondeadas, ubicadas entre el cabello sin cambios, son posibles pequeños focos de abandono cerca del defecto principal con un diámetro de varios milímetros a 1-1.5 cm;
- cambios en la estructura del cabello (seco, quebradizo, fácilmente extraído de los folículos, se determina una floración blanca en la base del tallo del cabello);
- un olor peculiar ("ratón" o "granero") de las lesiones;
- para la tiña en forma de favus, la formación del foco inicial en la proyección del folículo piloso en forma de un punto amarillento, que crece, se convierte en una costra de color amarillo sucio o gris blanquecino (scutula o escutelo), es característica, después de su eliminación permanece una depresión característica.
Inicialmente, los hongos se arraigan en el orificio del folículo piloso sin provocar síntomas activos (período de incubación). La única manifestación de la enfermedad en este momento es la presencia de una "cubierta" blanca en el tallo del cabello en las inmediaciones de la piel. Aproximadamente 5-7 días, como el folículo y el grosor del cabello son colonizados por dermatofitos, la estructura del cabello cambia, comienzan a desprenderse a una distancia de varios milímetros del cuero cabelludo, mientras que los restos de los tallos del cabello se cubren con una capa blanquecina. Al alisar los fragmentos de cabello, no recuperan su posición original, permanecen desviados en una dirección u otra. La piel afectada es moderadamente hiperémica, edematosa, cubierta de pequeñas escamas.
En el caso de la infección de una persona (dermatofitosis antropofílica), un rasgo característico es la ubicación límite del foco: la lesión está parcialmente localizada en el cuero cabelludo, parcialmente en la piel lisa.
Manifestaciones típicas de la tiña en la piel lisa:
- un pequeño foco redondeado (con menos frecuencia, varios) en el lugar inmediato de contacto, que se eleva por encima del nivel de la piel, edematoso, hiperémico;
- un aumento gradual en el área de la lesión, la infiltración, la formación de una eminencia en forma de rodillo a lo largo de la periferia, que proporciona una apariencia característica del anillo;
- la zona central del foco en varios días adquiere un color rosa pálido, se compara con el nivel de piel sin cambios, se cubre con escamas de pitiriasis, luego el proceso se resuelve a lo largo de los bordes del defecto;
- Es posible la reinfiltración, la formación de un anillo en el anillo.
En la gran mayoría de los casos, las manifestaciones locales de la tiña no se acompañan de picazón intensa, síntomas de intoxicación, el bienestar general de los pacientes no se ve afectado.
La forma infiltrativa-supurativa de la tiña ocurre, por regla general, en pacientes inmunodeprimidos o con un tratamiento incorrecto (más a menudo independiente) de la enfermedad. Las lesiones en este caso son intensamente hiperémicas (color rojo rosado pronunciado), edematosas, cubiertas de pequeñas vesículas con contenido purulento, la flora piógena también penetra en el folículo piloso. Al abrirse, las burbujas se cubren con costras, que se adhieren firmemente a la piel subyacente, sangrando fácilmente en caso de lesión accidental. Al presionar sobre el folículo piloso o al retirar el vello afectado con pinzas, se liberan contenidos purulentos.
Diagnóstico
Para diagnosticar la tiña, además del examen, se utilizan métodos de investigación instrumental:
- estudio luminiscente de lesiones previamente limpiadas bajo una lámpara de Wood (brillo característico);
- microscopía de fragmentos de cabello o escamas (detección de filamentos rizados de micelio tabicado o pequeñas esporas de un tipo característico);
- investigación cultural (inoculación bacteriológica de partículas del material afectado en el medio de cultivo de Sabouraud).

Para diagnosticar la tiña, se utiliza un estudio fluorescente debajo de una lámpara de Wood.
Tratamiento de la tiña
Los agentes antimicóticos tópicos desempeñan un papel importante en el tratamiento de la tiña en la piel suave. En el caso de cambios inflamatorios graves, se da preferencia a las preparaciones combinadas que contienen glucocorticosteroides, componentes antibacterianos. El fármaco de elección para el tratamiento de la tiña del cuero cabelludo es la griseowulfin, un antibiótico de la serie de penicilinas que contiene cloro.
Además de la medicación, se recomienda afeitarse el cabello semanalmente hasta la recuperación completa (generalmente de 1,5 a 2 meses), frotando una pomada antimicótica en el cuero cabelludo.

Los ungüentos antimicóticos se utilizan para tratar la tiña.
Además de la terapia etiotrópica específica, se utilizan medicamentos de los siguientes grupos:
- antihistamínicos;
- fortificante
- inmunoestimulante;
- antisépticos locales para prevenir infecciones secundarias.
Posibles complicaciones y consecuencias
Una complicación de la tiña puede ser:
- adhesión de una infección secundaria;
- Calvicie focal irreversible.
Pronóstico
Con un diagnóstico oportuno y un tratamiento complejo, el pronóstico es favorable.
Como pronóstico, la tiña en los niños es la más favorable, la enfermedad en este caso, por regla general, avanza bruscamente, se resuelve sin consecuencias, el bienestar general no sufre. La cronización del proceso es posible en mujeres y adolescentes, lo que, sin embargo, es bastante raro.
Prevención
- Evitar el contacto táctil de un niño con los animales de la calle.
- Monitorear la salud de la mascota si tiene acceso a un ambiente abierto.
- Negativa a compartir artículos de higiene, ropa, sombreros.
- Diagnóstico oportuno de tiña y aislamiento temprano del paciente.
- Exámenes preventivos periódicos en lugares de estancia permanente o temporal de niños.
Video de YouTube relacionado con el artículo:

Olesya Smolnyakova Terapia, farmacología clínica y farmacoterapia Sobre el autor
Educación: superior, 2004 (GOU VPO "Kursk State Medical University"), especialidad "Medicina general", título "Doctor". 2008-2012 - Estudiante de posgrado del Departamento de Farmacología Clínica, KSMU, Candidato de Ciencias Médicas (2013, especialidad "Farmacología, Farmacología Clínica"). 2014-2015 - reciclaje profesional, especialidad "Gestión en educación", FSBEI HPE "KSU".
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!