- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Última modificación 2025-11-02 20:14.
Linfangitis
El contenido del artículo:
- Causas y factores de riesgo
- Formas de la enfermedad
- Síntomas de linfangitis
- Diagnóstico
- Tratamiento de linfangitis
- Consecuencias y complicaciones potenciales
- Pronóstico
- Prevención
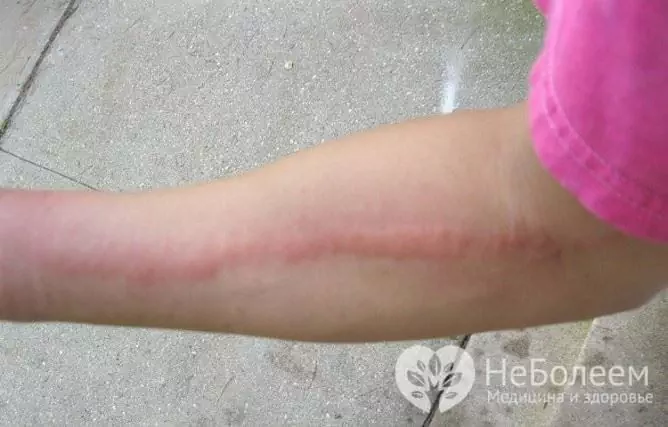
La linfangitis (linfangitis, linfangitis) es una inflamación aguda o crónica de los vasos linfáticos causada por una microflora patógena. El proceso patológico puede afectar vasos de diversa localización, profundidad y calibre, sin embargo, en la práctica clínica, la linfangitis de las extremidades es más común, que se asocia con las peculiaridades de la circulación linfática, así como con su lesión más frecuente.
Fuente: gidmed.com
Causas y factores de riesgo
Los agentes causantes de la linfangitis son estafilococos, estreptococos β-hemolíticos, Escherichia coli, Proteus y otras bacterias aeróbicas o sus asociaciones. La infección ingresa a los vasos linfáticos desde el foco primario (herida infectada, abrasión, absceso, forúnculo, ántrax o flemón).
La probabilidad de desarrollar inflamación de los vasos linfáticos depende del tamaño y la ubicación del foco primario de infección, las características del flujo linfático en un área determinada del cuerpo y la virulencia del patógeno.
Los agentes infecciosos causan daño a la pared del vaso linfático, lo que conduce a un aumento de su permeabilidad, sudoración de la linfa hacia el espacio intersticial, edema endotelial y la formación de trombos intravasculares. Los cambios descritos provocan linfostasis, es decir, estancamiento linfático. Con la progresión adicional del proceso infeccioso, se produce una fusión purulenta del trombo y las paredes del vaso linfático: se desarrolla linfangitis purulenta.
En ausencia del tratamiento necesario, la infección se propaga a los tejidos que rodean el vaso linfático afectado (músculos, articulaciones, vasos sanguíneos), lo que indica el desarrollo de perilinfangitis.
En la linfangitis grave, la infección puede ascender y extenderse al conducto linfático torácico.
Si el paciente tiene tuberculosis, puede formarse linfangitis tuberculosa específica. Las infecciones de transmisión sexual (uretritis, herpes genital, sífilis primaria) causan linfangitis venérea específica.
En la práctica de los urólogos, se produce linfangitis del pene, causada por una lesión en el pene durante las relaciones sexuales prolongadas o la masturbación intensa. Otro nombre para esta condición es linfangitis no venérea.
Formas de la enfermedad
Según las características del curso clínico, la linfangitis se divide en:
- agudo: generalmente ocurre cerca de un foco de infección purulenta ubicado superficialmente, los cambios patológicos con él progresan rápidamente;
- crónico: dura mucho tiempo; hay un bloqueo de los vasos linfáticos profundamente ubicados, lo que conduce a una hinchazón severa de las extremidades.
Dependiendo de los cambios patomorfológicos existentes, existen:
- linfangitis serosa: hay una impregnación de los tejidos blandos a lo largo del vaso linfático afectado con exudado inflamatorio seroso;
- linfangitis purulenta: se produce una fusión purulenta de las paredes del vaso linfático afectado, así como la formación de flemones, abscesos a lo largo de su curso;
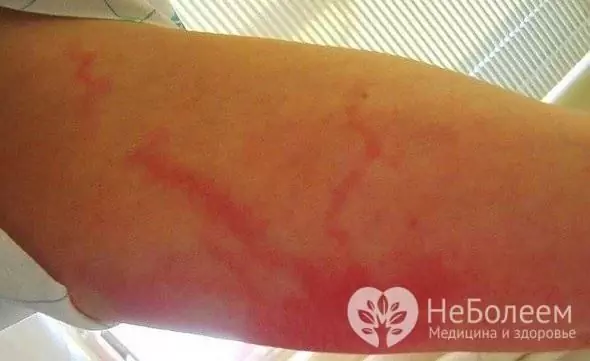
- linfangitis reticular: se observa cuando los vasos linfáticos pequeños se ven afectados y se caracteriza por una hiperemia pronunciada de la piel en forma de rayas finas que se extienden desde el foco de inflamación hasta los ganglios linfáticos más cercanos.
Dependiendo del calibre de los vasos afectados, la linfangitis se aísla:
- capilar (reticular, reticular): muchos capilares linfáticos superficiales están inflamados;
- Truncular (tallo): se ven afectados 1-2 vasos linfáticos del tallo grande.
Dependiendo de la profundidad de los vasos inflamados:
- linfangitis superficial;
- profundo.
Síntomas de linfangitis
La linfangitis aguda siempre se acompaña de un síndrome de intoxicación pronunciado. Sus síntomas:
- dolor de cabeza;
- severa debilidad;
- sudoración excesiva;
- un aumento de la temperatura a 39-40 ° C, acompañado de fuertes escalofríos;
- artralgia y mialgia;
- falta de apetito.
Con la linfangitis capilar alrededor del foco de la infección primaria (herida, úlcera trófica, absceso), hay una hiperemia pronunciada de la piel con un patrón de mármol mejorado (malla). Según el curso clínico, el proceso se asemeja a la erisipela, pero el foco de la hiperemia tiene límites borrosos, lo que no es típico de la erisipela.
La manifestación local de la linfangitis del tallo es la aparición en la piel de una hebra de color rojo brillante, que se extiende desde el foco de inflamación purulenta a lo largo del vaso linfático hasta los ganglios linfáticos más cercanos. La gravedad se vuelve rápidamente dolorosa e indurada, y los tejidos blandos circundantes se inflaman. Cuando se palpa, el síntoma es claro (presencia de sellos dolorosos). En los pacientes, se produce linfadenitis regional y progresa rápidamente.
Con linfangitis profunda, no se observa hiperemia local. Aparece dolor en la extremidad afectada, que aumenta bruscamente con el movimiento o la palpación profunda. Se desarrolla linfedema: un edema pronunciado de la extremidad afectada, causado por el bloqueo de un vaso linfático grande y un flujo linfático deficiente.
Se borra el cuadro clínico de la linfangitis crónica. Es característico el edema de la extremidad asociado con trastornos de la circulación linfática y linfostasis.
Con la linfangitis no venérea del pene, aparece un cordón indoloro compactado a lo largo de su surco coronal o tronco. Dura de varias horas a varios días y luego desaparece por sí solo.
Diagnóstico
La linfangitis superficial no suele causar dificultades de diagnóstico. Sin embargo, en algunos casos, la enfermedad requiere diagnóstico diferencial con tromboflebitis venosa superficial y erisipela. La identificación del foco inflamatorio primario ayuda a hacer el diagnóstico correcto.
El diagnóstico de linfangitis profunda es algo más difícil. En este caso, es necesario tener en cuenta los datos de la anamnesis y los síntomas clínicos, los resultados de los estudios de laboratorio e instrumentales. El diseño de la encuesta incluye:
- análisis de sangre general: la leucocitosis se detecta con un desplazamiento de la fórmula de leucocitos hacia la izquierda;
- examen bacteriológico de una secreción purulenta de una herida: le permite identificar el agente causante de la enfermedad, así como determinar su sensibilidad a los antibióticos;
- La ecografía Doppler de los vasos linfáticos: está determinada por el estrechamiento de la luz, la heterogeneidad de la estructura, la presencia de un borde hiperecoico alrededor del vaso afectado, cambios reactivos en los ganglios linfáticos regionales;
- termografía por computadora: permite evaluar la profundidad y la prevalencia del proceso patológico, su gravedad.
En caso de complicaciones de la linfangitis purulenta, se muestra un análisis de sangre para determinar la esterilidad.
Tratamiento de linfangitis
En la linfangitis aguda, el tratamiento tiene como objetivo eliminar el foco infeccioso primario (apertura de panaritiums, abscesos, flemón seguido de drenaje de la cavidad purulenta, tratamiento quirúrgico de la herida). Se muestra al paciente reposo en cama. La extremidad afectada se fija en una posición elevada, lo que mejora el flujo linfático. En la dieta, el contenido de sal de mesa es limitado (no más de 6 g por día). Los masajes, los procedimientos térmicos y el frotamiento activo de ungüentos son inaceptables.
La terapia con medicamentos para la linfangitis aguda incluye el nombramiento de antibióticos (lincosamidas, aminoglucósidos, cefalosporinas, penicilinas semisintéticas), antihistamínicos y medicamentos antiinflamatorios. Para combatir la intoxicación, se realiza una terapia de infusión. La irradiación de sangre con ultravioleta (UFOK) y láser (ILBI) tiene un buen efecto terapéutico.
Con linfangitis venérea específica causada por una enfermedad de transmisión sexual, se realiza una terapia con antibióticos.
Con linfangitis lenta crónica, a los pacientes se les prescriben compresas con dimetilsulfóxido o apósitos en pomadas semi-alcohólicas, irradiación ultravioleta de la extremidad afectada, terapia de barro. En los casos en que la enfermedad es persistente, se considera la cuestión de la idoneidad de la terapia de rayos X.
La linfangitis no venérea no requiere tratamiento.
Consecuencias y complicaciones potenciales
Con la linfangitis purulenta y la propagación de la infección a los tejidos blandos circundantes, su fusión purulenta puede desarrollarse con la formación de abscesos y flemón. La apertura prematura de formaciones purulentas puede provocar sepsis.
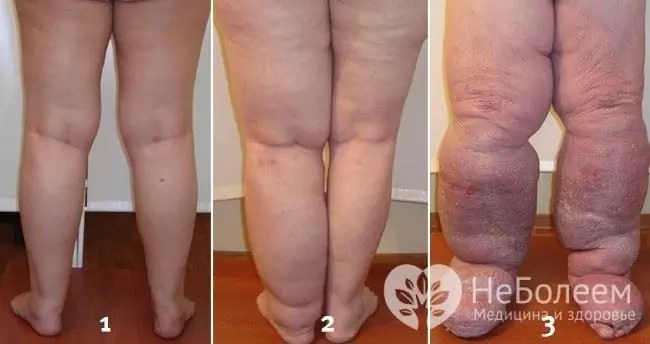
En el contexto de un curso prolongado de linfangitis crónica, se produce una obliteración gradual de los vasos linfáticos afectados con el desarrollo de linfostasis y, más tarde, elefantiasis.
Pronóstico
En la mayoría de los casos, con un tratamiento oportuno y adecuado, el pronóstico es favorable.
Prevención
La prevención de la linfangitis se basa en las siguientes medidas:
- tratamiento quirúrgico oportuno de heridas profundas;
- terapia antibiótica adecuada para enfermedades infecciosas e inflamatorias;
- saneamiento de focos de infección purulenta.
Video de YouTube relacionado con el artículo:

Elena Minkina Doctora anestesióloga-resucitadora Sobre el autor
Educación: se graduó en el Instituto Médico Estatal de Tashkent, especializándose en medicina general en 1991. Cursos de actualización aprobados repetidamente.
Experiencia laboral: anestesióloga-resucitadora del complejo de maternidad de la ciudad, resucitadora del departamento de hemodiálisis.
La información es generalizada y se proporciona únicamente con fines informativos. A la primera señal de enfermedad, consulte a su médico. ¡La automedicación es peligrosa para la salud!






